部分セラミックによる修復治療
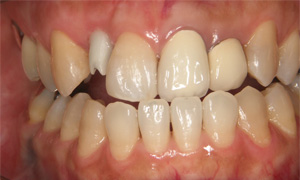
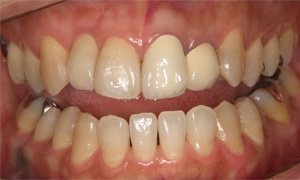
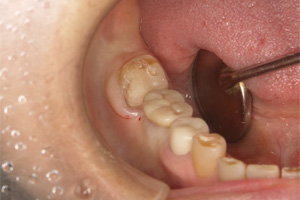
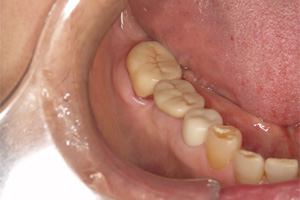
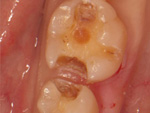 プラスチックの詰め物をセラミックインレーで修復
プラスチックの詰め物をセラミックインレーで修復
審美歯科
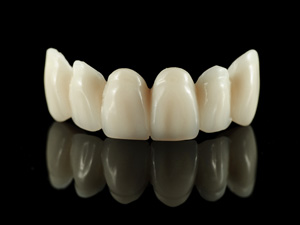
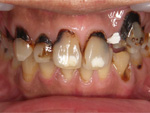 ジルコニアによる補綴
ジルコニアによる補綴
その他
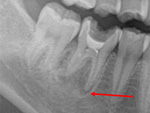 マイクロスコープによる根管治療①
マイクロスコープによる根管治療①
2016年12月10日
2016年10月25日
2016年9月 8日
歯の中央部に病巣ができました。この場合、本来の根管とは別の部位に病巣ができたため、通常の根管治療では治りません。感染物質を取り除いた後、優れた生体親和性をもつMTAセメントで封鎖します。
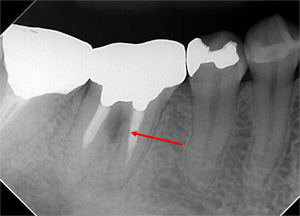
MTAセメントが確認できます。
病巣の消失と骨の新生を確認。
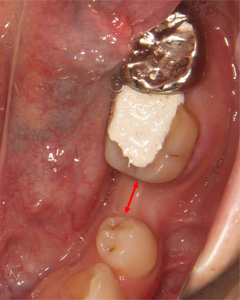
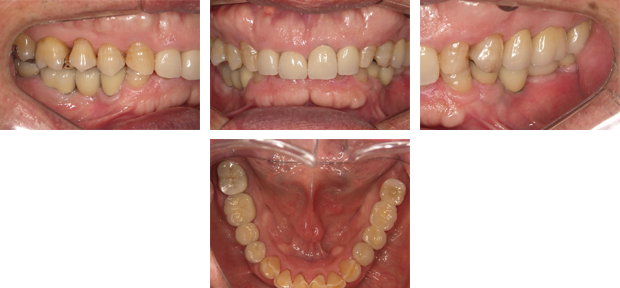
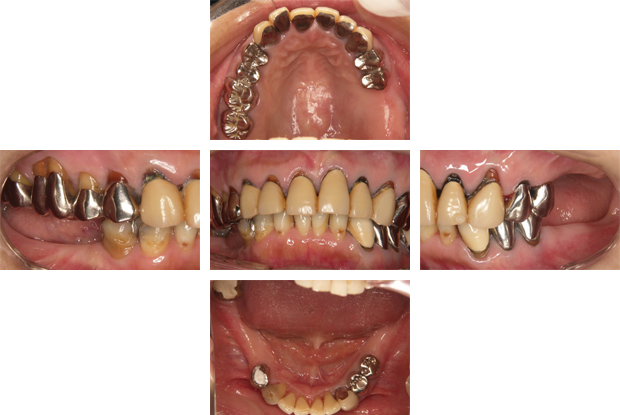
歯が失われてから長期放置されていたため奥歯が倒れ、このままではインプラント埋入が困難な状態です。
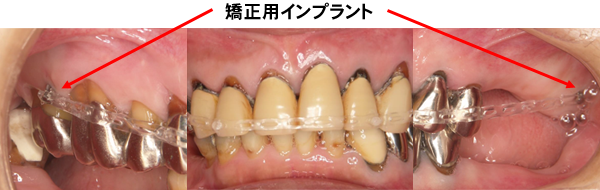
矯正用インプラント による傾斜歯の牽引を行います。
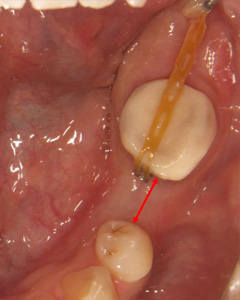
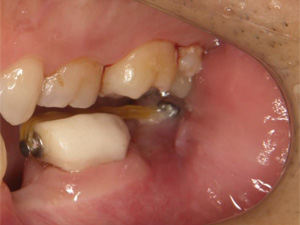
スペースが確保されましたので、インプラントを埋入しセラミック冠を装着しました。
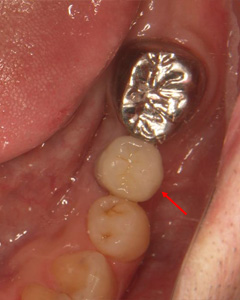
2016年8月 5日
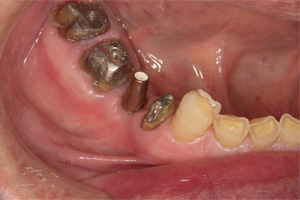
歯牙破折により歯肉に炎症が認められます。
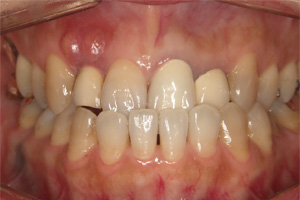
炎症を抑えるために、破折片を除去します。
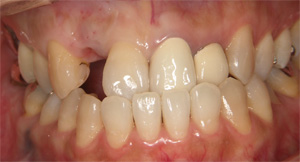
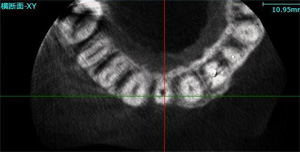
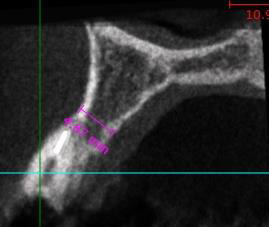
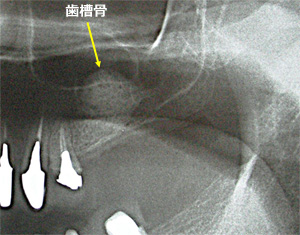
CTにより歯槽骨の状態を確認します。前歯を支える骨は奥歯に比較して狭小なケースが多いですが、今回も5mm以下しかありません。
ほんのわずかですが、歯の唇側に骨があり、破折片の除去後、消炎したことから抜歯と同日にインプラントを埋入する計画をたてます。
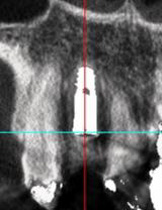
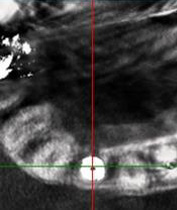
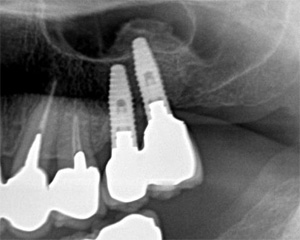
抜歯と同時に直径3.7mmのインプラントを選択し、理想的な位置に埋入しました。
ジルコニアカスタムアバットメント装着
ジルコニアクラウン装着
審美障害と歯肉の腫れが認められます。
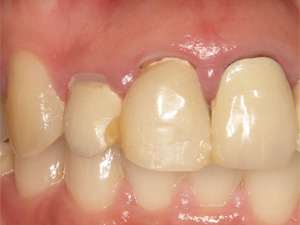
まず古い被せ物、歯石を除去します。この場合外科的な対応も考えられますが、歯肉が後退してしまう可能性があるため、仮歯の修正を繰り返し、直していきます。
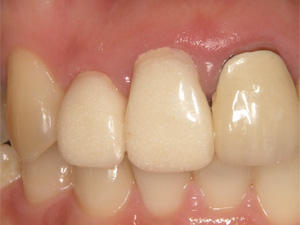
仮歯を調整し、清掃しやすい状態に環境を改善することで、腫れも自動的に治っていきます。
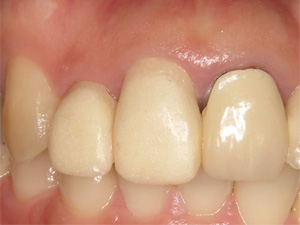
状態が安定した後、セラミック冠で修復します。
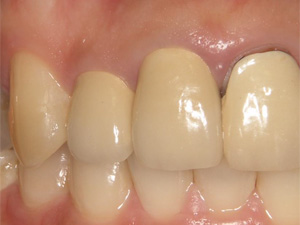
術前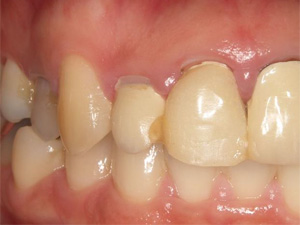 術後
術後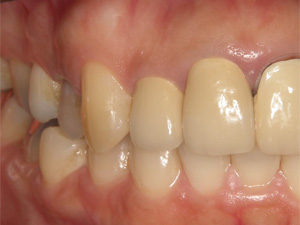
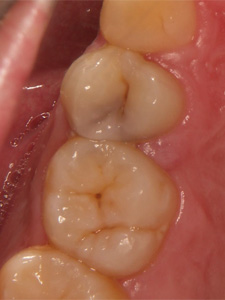
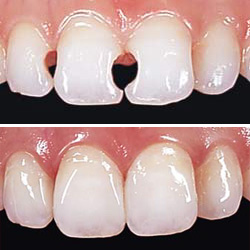
歯と歯の間にできたむし歯です。
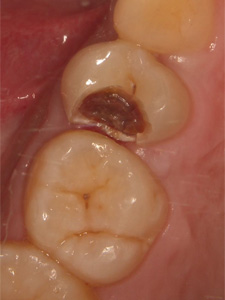
内部で進行していました。原因は歯と歯の間の清掃不良と思われます。
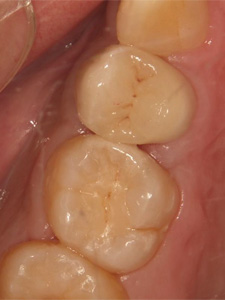
セラミックで修復しました。再発を防ぐために歯ブラシだけでなく、デンタルフロス(糸ようじ)が必須となります。
歯の側面 根の部分にできたむし歯が原因で神経をとったケースです。
むし歯を取り除きます。
最後はジルコニアクラウンで修復しました。
1番後方で清掃しずらく、また神経が無いため、今後もメンテナンスが重要となります。
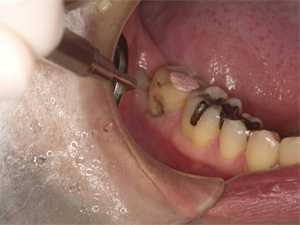
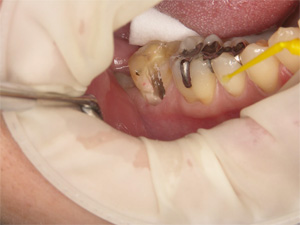
プラスチックの内部が変色しています。患者さまは数日前より違和感を感じていました。
プラスチックを除去すると、予想通りむし歯が広範囲にわたり進行しておりました。
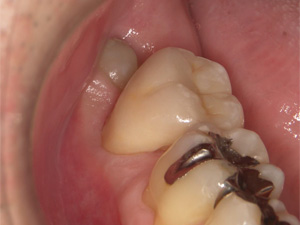
ここまで進行すると、残っている歯の強度が少ないため破折する可能性があります。
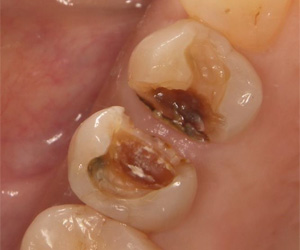
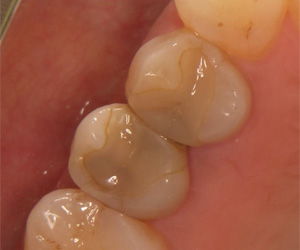
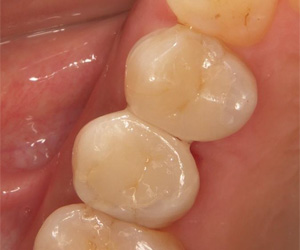
セラミックで修復しました。咬み合わせを、セラミックと残っている健全歯質に、均一に接触を与え、なおかつ、食いしばりや歯ぎしりといった、歯を揺さぶる力に対しては限りなく排除するようにしました。
同じく金属の下にむし歯ができたケースです。
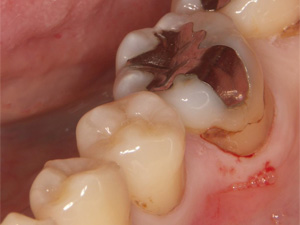
拡大してみると浮いています。また部分的には隙間が確認できます。歯が変色しているのは、錆びた成分が歯に溶けだしていると考えられます。
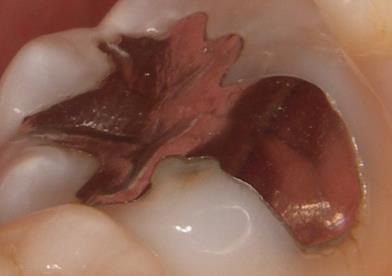
金属を撤去すると、内部にむし歯が進行していました。
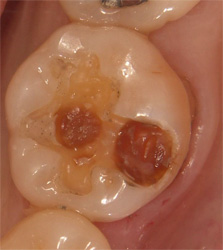
セラミックで修復しました。早期発見で最も大切な神経を保存することができました。
重要なことは、この治療で終わりなのではなく、予防をしていくということです。
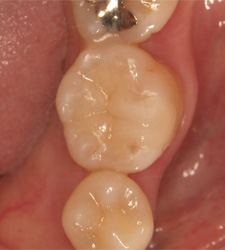
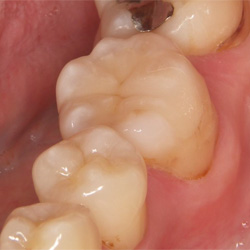
金属の周囲からむし歯になったケースです。
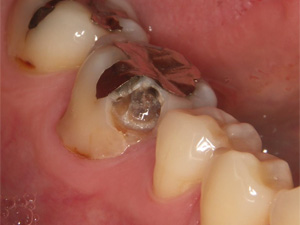
拡大すると、金属の周辺が浮いているのが確認できます。
銀歯で修復されている歯のほとんどは、浮いている可能性が高いです。
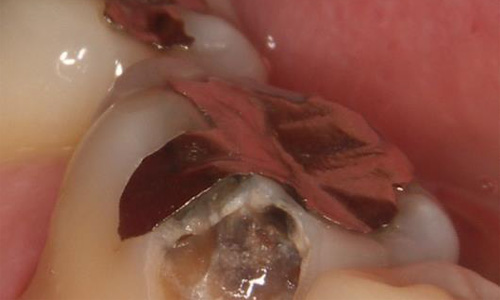
健全歯質を傷つけないよう慎重に金属を撤去します。
予想以上にむし歯が内部で進行していました。
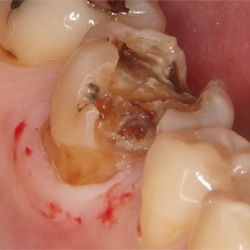
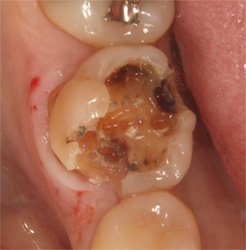
セラミックで修復しました。
今後は再発させないよう、患者さまと共にメンテナンスをしていきます。
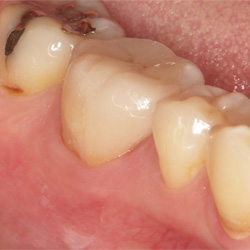
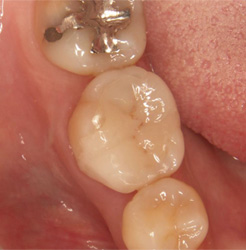
プラスチックの詰め物の下にむし歯ができました。見た目ではただの変色にしか見えませんが......
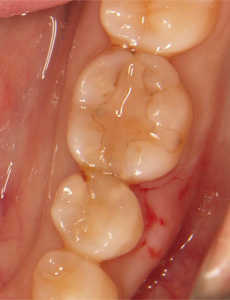
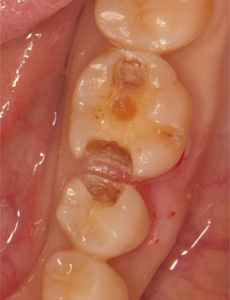
プラスチックを外してみると、かなり深いむし歯ができていました。発見が早かったため、神経を保存することができました。神経をとった場合、強度が低下し破折するリスクだけでなく、知覚が無いためむし歯ができても気づきにくくなります。
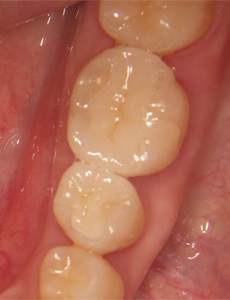
セラミックで修復しました。審美も十分な結果が得られました。物理的にも強度があり、機能的には、天然の歯と同等の咬み心地が得られます。今後はむし歯の再発予防をしていきたいです。
2016年8月 4日
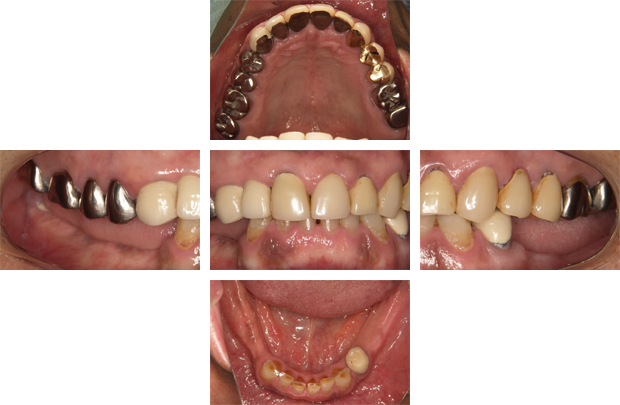
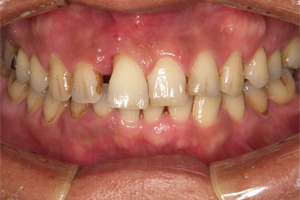
重度の歯周病と短期的な治療の繰り返しにより、機能的な咬み合わせが崩壊しています。このままの状態だと残っている歯へも悪影響を及ぼすことが予想されます。
治療前
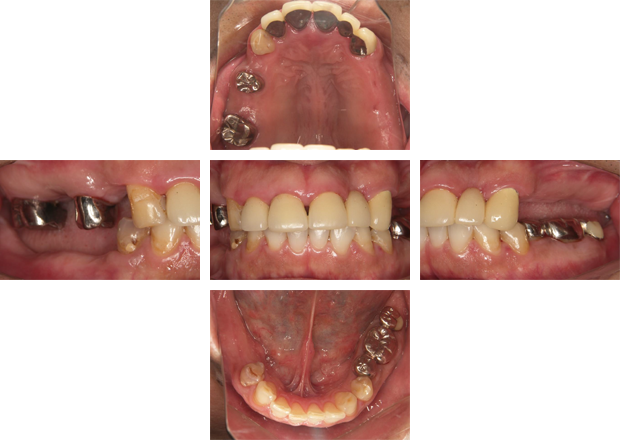
初めに歯石の除去と歯周組織の炎症を改善していきます。その後状態が落ち着いてから、歯周病の改善目的と歯冠長を延長させる目的で手術をしました。歯肉の変化に合わせて仮歯を修正していきます。
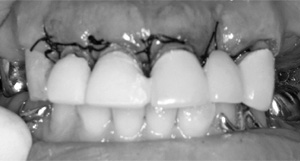
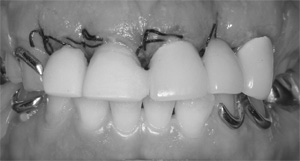
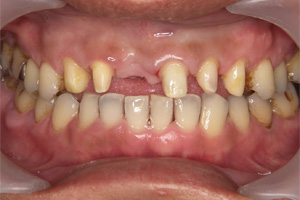
歯周組織が落ち着いた段階で、理想的な咬み合わせを仮歯と仮義歯によって作り上げていきます。
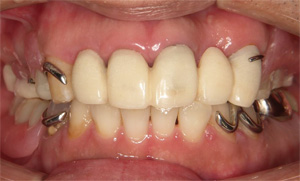
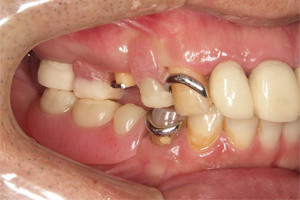
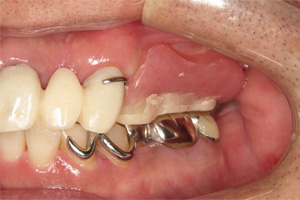
治療後
右上のバネは唇に隠れて見えません。
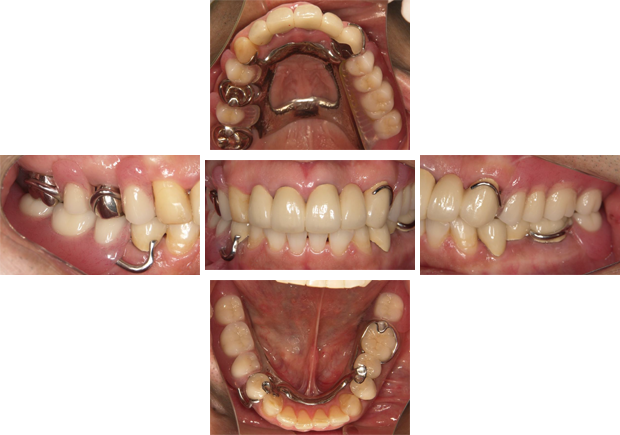
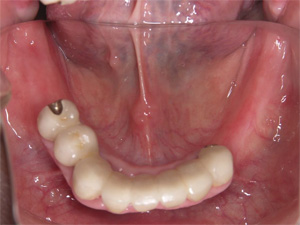
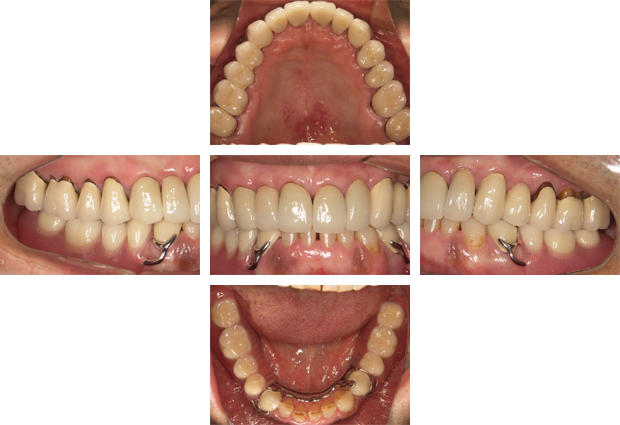
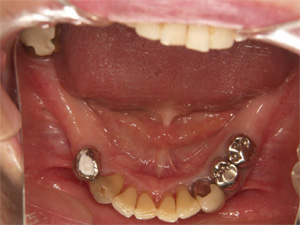
上を金属床という薄いプレートを使用した義歯、下をインプラントで咬み合わせを再構築した患者さまです。
術前
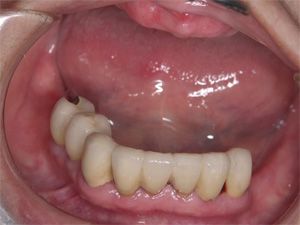
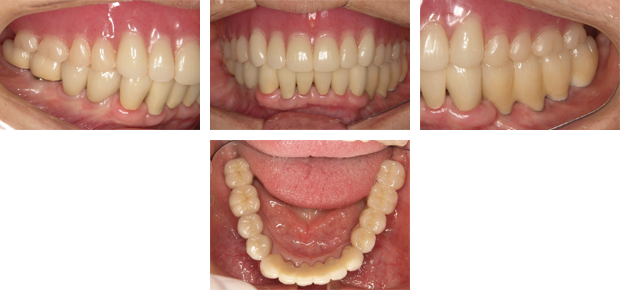
術後
機能的にも審美的にも十分な結果が得られました。
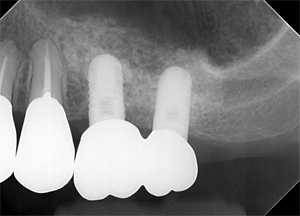
術前レントゲン画像
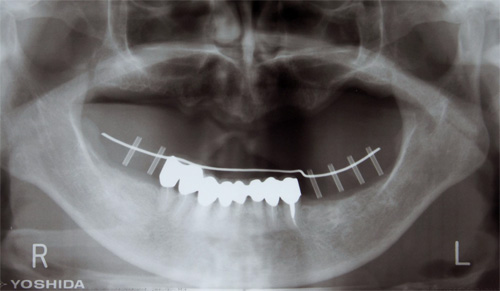
術後レントゲン画像
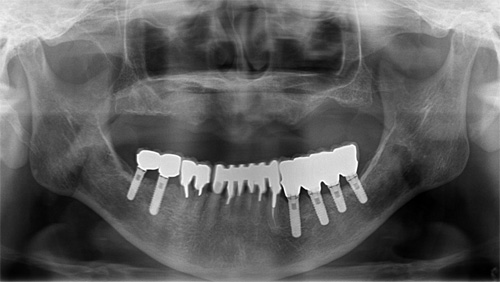
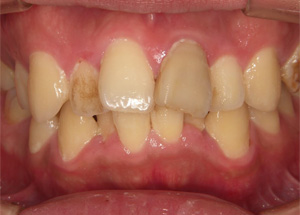
歯列不正と根尖病巣(右側の根の先端に病巣ができてしまいました)が原因で審美障害が出ている患者さまです。歯の着色だけでなく、歯肉の炎症も認められます。
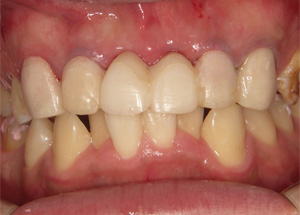
正中2本を抜歯して、即日仮歯を入れました。仮歯の調整中に歯石の除去、機械的な歯面清掃を時間をかけて行い、患者さまにも日々の清掃にも協力してもらい、結果的に歯肉の炎症もとれてきました。
今回に限らず歯科治療は医師、歯科衛生士と患者さまが協力してお口の中の環境を整え、改善していくことが重要と思われます。
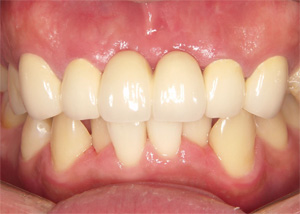
抜歯した歯肉が落ち着いた段階でセラミック冠を装着しました。審美的な問題だけでなく、歯周病も改善しました。歯周病の改善は、清掃への意識改革にもつながるため、治療した結果が長持ちすることに直結します。富田歯科医院では、患者さまと二人三脚で環境改善に努めます。
歯の付け根の部分が黒くなっています。むし歯ではないのですが、被せ物をして時間が経過するなかで歯肉が後退する場合があります。メタルセラミックは適合性や強度に優れていますが、この症例のように、縁の部分が露出すると金属色が見えてしまいます。
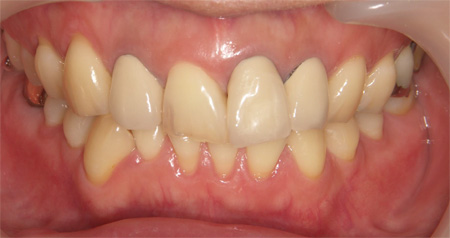
金属を使用しないジルコニアクラウンでやり直しました。わずかではありますが、金属が無いためジルコニアクラウンの周辺の歯肉の色も明るくなりました。
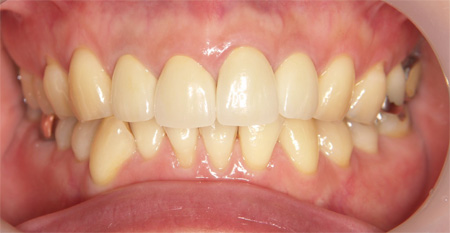
術前と比較して歯の傾斜も改善しました。
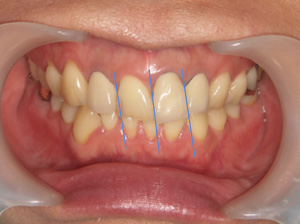
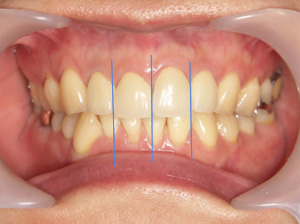
治療前
この患者さまの問題点
①長期にわたり下に歯が無かったために、上の歯が落ちてきてしまったこと
②全ての被せ物が歯と合っていないため、むし歯が発生したこと
③歯周病であること
④繰り返しおこなわれていた再治療による咬合不良
これらの問題を歯周外科治療と仮歯の改造により、理想的な状態にします。この場合の理想的というのは、機能的・清掃性・永続的(長く持つ)・審美的に十分な結果が得られているということです。
治療後
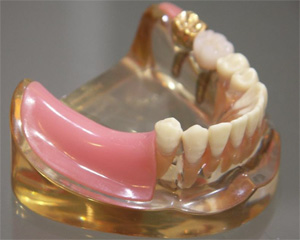
奥歯は、精度及び強度を重視し、セラミック冠と歯の接合部分を意図的に歯肉より上にあげています。下は入れ歯で修復しました。入れ歯の場合の考慮すべき点として、咬んだ時に義歯が動くために、義歯を支えている歯に動揺を与えるということです。
この場合※アルタードキャストという特殊な方法で、義歯を支える歯が食事の際にかかる回転する力を極限まで抑えることができます。
特に※遊離端義歯といった場合は粘膜の沈下量が大きいため、必ず行う必要があります。
※遊離端義歯
歯が無い部位の前方に歯が残っていて、後方に歯が無い状態の義歯。
この状態で通常の型をとると義歯が後方に回転し、支えている歯にも回転する力がかかります。
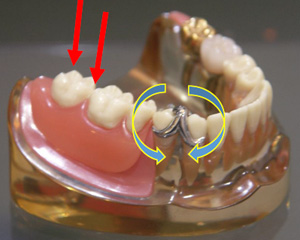
※アルタードキャスト法
歯に接合するバネと、粘膜に接合する庄の部分(ピンク色のプラスチックの部分)を別々に型をとることで、義歯が動いた状態の粘膜とバネがかかる歯の変位量の差を義歯に記録させる方法。
歯と歯の間、根の部分にむし歯ができました。むし歯の範囲は狭いので、健全な歯質を可能な限り保存する方法を選択します。
術前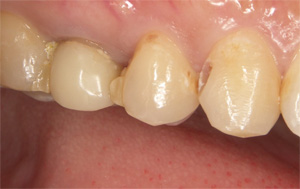 術後
術後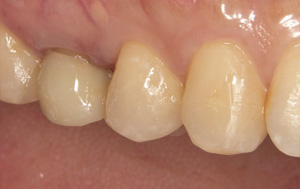
ダイレクトボンディングという方法により、
最小限切削量でなおしました。
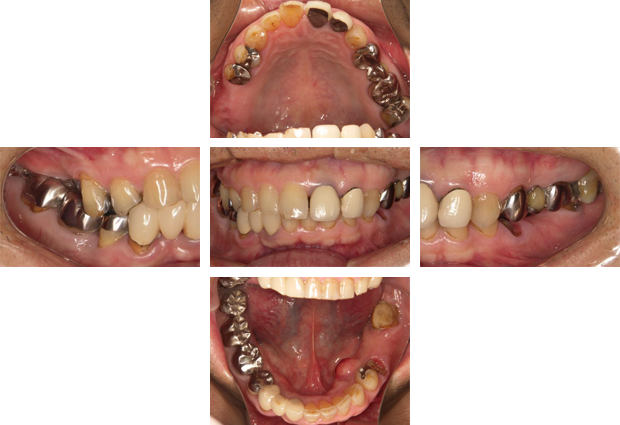
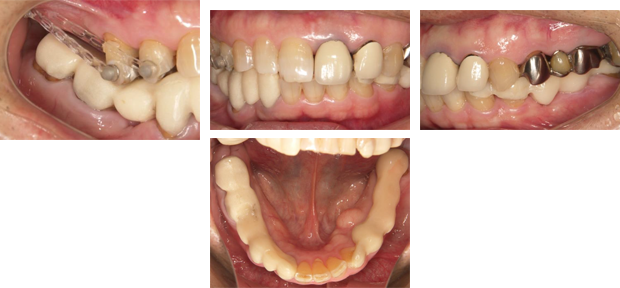
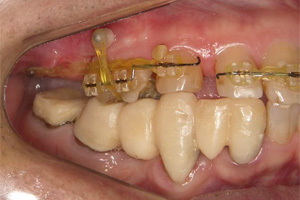
咬み合わせに問題があり、右上と左下の歯が失われただけでなく、今後も他の歯にもトラブルが起こると予想されたため、矯正・インプラントを複合的に使い治療したケースです。
治療前
下顎臼歯に:咬合挙上用のバイトプレートを装着。このプレートにより理想的な咬み合わせを設定します。度重なる治療の結果、咬合高径が変位しています。
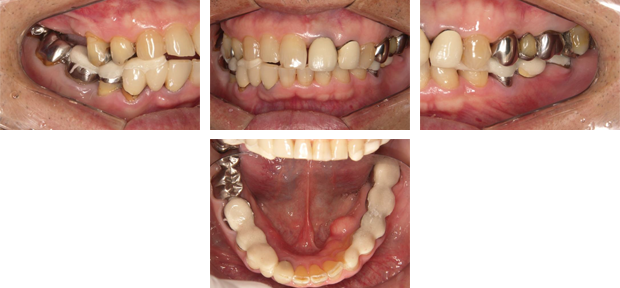
具体的には
①上下前歯のディープバイト(過度に咬み合わさるために、負担が大きくなります)、及び前方突出②右上小臼歯の近心傾斜③右下左上の臼歯の延出
バイトプレートを仮歯に替えた後、倒れてしまった右上の小臼歯を、矯正用インプラントを用いて起こします。
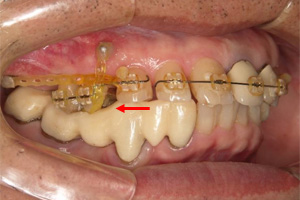
小臼歯の牽引が終了しました。歯を牽引することにより歯が起きるため、下の歯とぶつかります。矯正中は絶えず仮歯の調整を行わないと、目的とする位置まで移動できません。
次に圧下(延びた部分を歯槽骨内に埋める矯正)させます。
右上犬歯を後方に牽引します。この写真でもわかるように、上の前歯が前方に突出しているため、後方に牽引する必要があります。
犬歯の牽引が終了しました。
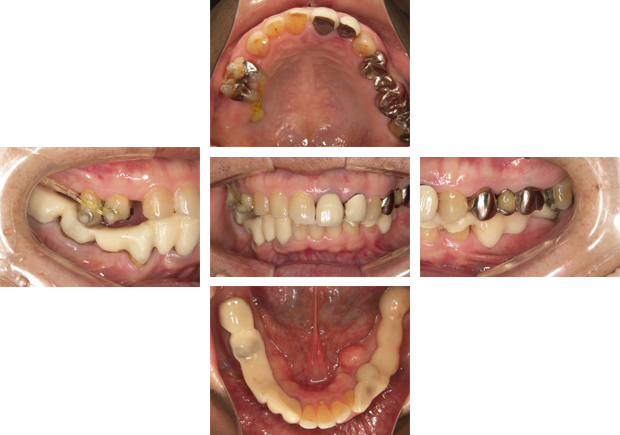
上下の前歯を後方に牽引します。犬歯が後方に移動した矢印のスペースを利用します。
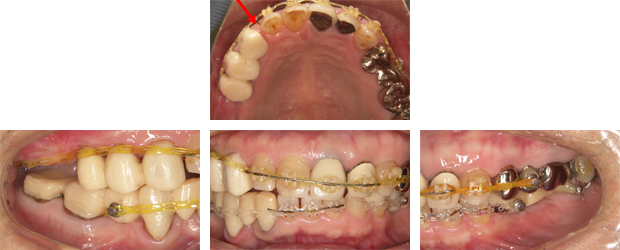
前歯部の牽引が終了しました。後方に移動した分、右上のスペースが埋まりました。
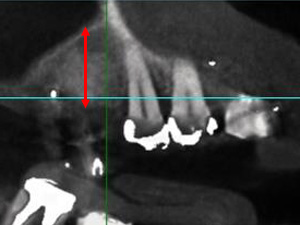
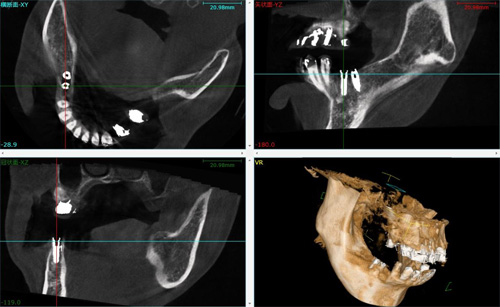
右上の奥歯が失われてから時間が経過したため、上顎洞の拡大が認められます。このままではインプラント埋入に必要な骨がないため、手術ができません。赤い線の部分しか骨が存在しません。
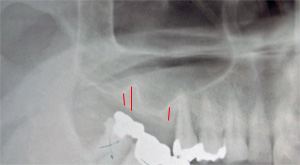
上顎洞挙上手術(サイナスリフト)を施行し、骨を再生させます。
富田歯科医院でのサイナスリフトは、直径6mmという非常に小さい手術野で行うため、術後の痛みや腫れ、出血等がほとんどありません。
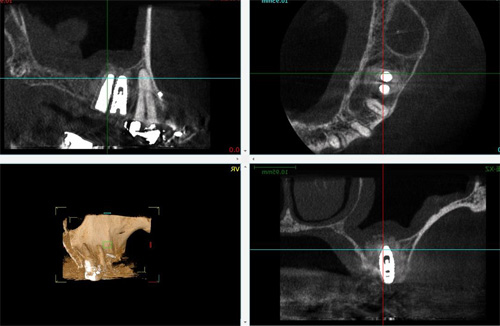
手術後のCT画像上顎洞内の骨の再生が確認できます。
再生させた骨にインプラント埋入をしました。CTにてインプラントの植立状態を確認します。
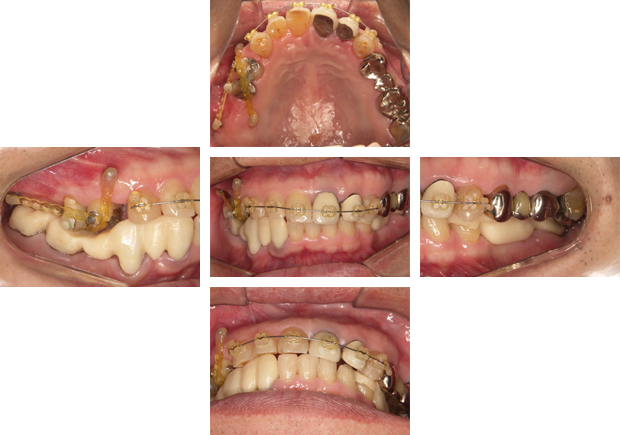
治療終了
この患者さまの場合は、咬み合わせを矯正治療とインプラント治療により、再構築しました。最も重要な要素である「長くもつ」治療を目指しました。一般的な歯科医院では、矯正専門医とインプラント等の治療をする医師とが異なる場合が多いため、治療の連携や統一性が難しく時間がかかりますが、富田歯科医院では1人の歯科医師が全てを行うため、患者さまにとって最良な方法を確実に、より早く行うことができます。
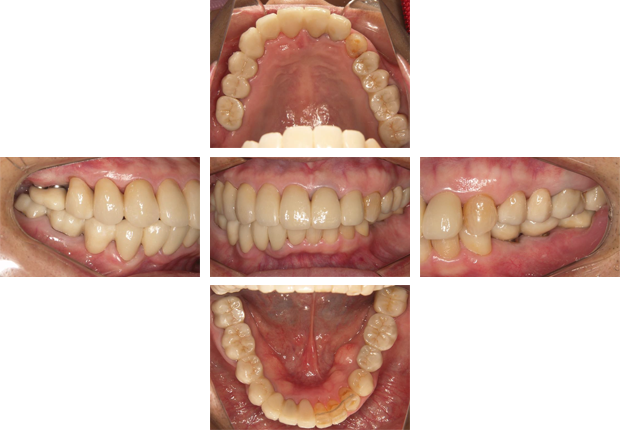
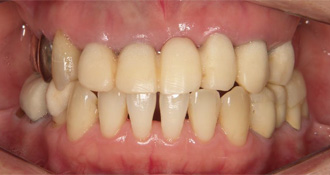
上下の前歯の接触が無いために、奥歯が失われた患者さまです。
上下の前歯の接触が無いと、奥歯の接触が大きくなるだけでなく、歯を前後、左右に揺さぶる力が持続的に加わります。その結果、1度治療した詰め物や被せ物が脱離、または浮いて隙間ができたところから、細菌が入るといったトラブルが繰り返し起こります。
まず仮歯によって、上下の前歯の咬み合わせの関係を理想的な状態にします。
上下前歯の適切な接触があることで、臼歯の接触負担が軽減されますが、それ以外にもアンテリアルガイダンスといって、下の前歯が上の前歯の裏側を接触滑走することで奥歯の接触が離開します。この動きによって奥歯が揺さぶられ、押し倒されるといった危険から守られるのです。
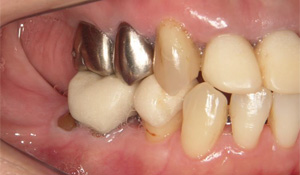
失われた奥歯はインプラントの埋入をしますが、左上の上顎洞という空間が拡大し骨がありません。
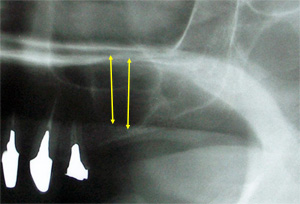
サイナスリフトという手術方法により、上顎洞に骨を再生させます。上顎洞内に新生した歯槽骨を認めます。
新生した骨が定着した後、インプラントを埋入します。
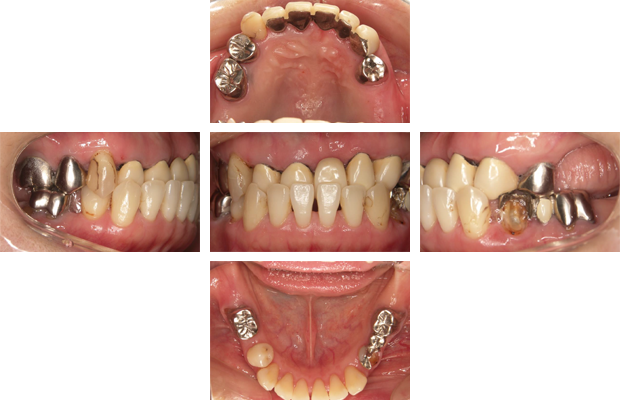
右下臼歯にも2本インプラントを埋入しました。
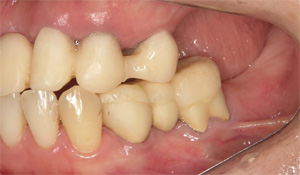
術前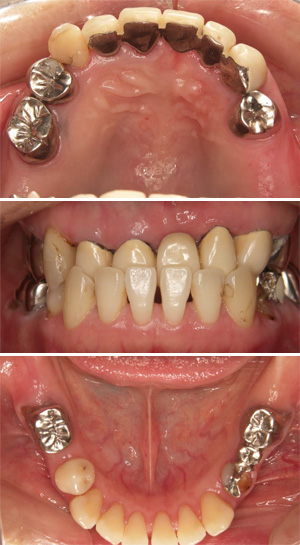 術後
術後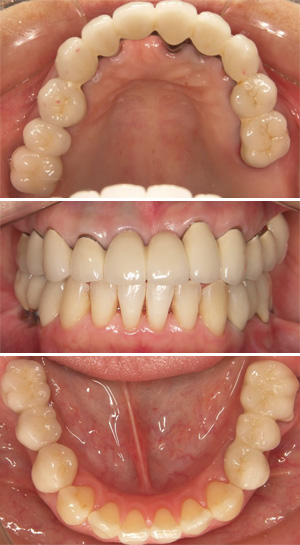
この患者さまの場合、奥歯が失われた原因である前歯を中心とした、咬み合わせを理想的にすることが最も重要でした。もし原因が取り除かれていない状態で、インプラントを埋入しても、もともと歯をダメにした原因がインプラントにも必ずトラブルを与えます。富田歯科医院では原因を取り去った、長く持つ治療を最重要視しております。
下の奥歯の喪失後、時間が経過したために上の奥歯が落下して、下にインプラントを入れるスペースがありません。矯正用インプラントを使用し、下がった上の奥歯を理想的な位置まで戻しスペースを確保した後にインプラントを埋入する計画をたてました。
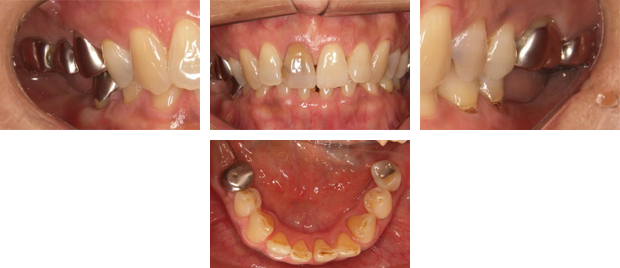
治療前
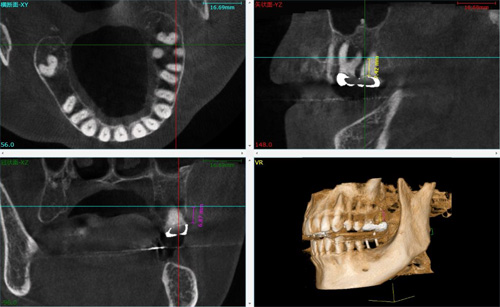
矯正用インプラントを安全に入れるため、術前にCTで歯槽骨や埋入予定部位の隣在歯の状態を確認します。
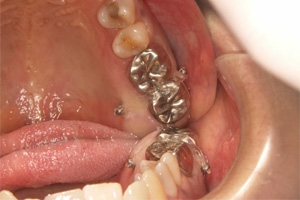
上の奥歯を削合し、スペースを確保するという方法もありますが、削除量が大きく、神経を取る必要もでてきます。今回は矯正用インプラントを用いて元の位置に引き上げ、インプラント埋入用のスペースを確保します。
上顎臼歯の矯正(圧下)期間中に下顎にインプラント埋入をしました。
右上のブリッジは最後方歯のみ限局矯正を行うため、切断しました。
対象となる歯が1本となるため、矯正期間の短縮につながります。
術前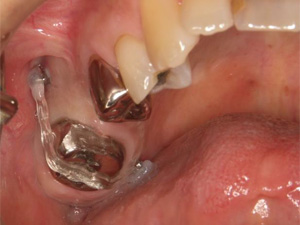
ブリッジ切断後、矯正用インプラント埋入
術前
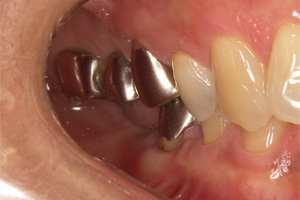
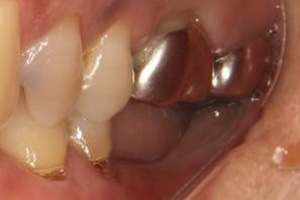
術後
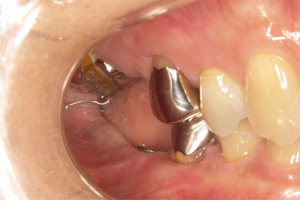
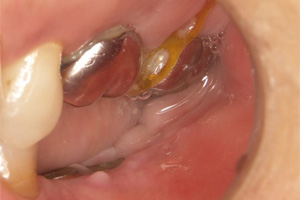 圧下した結果、歯肉に歯が入り込み、下にスペースが確保されました。
圧下した結果、歯肉に歯が入り込み、下にスペースが確保されました。
圧下した後、歯肉切除術によって適切な補綴(被せ物)ができる量を露出させます。
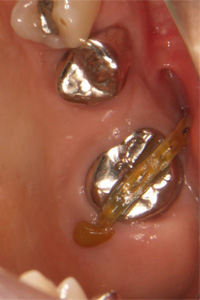
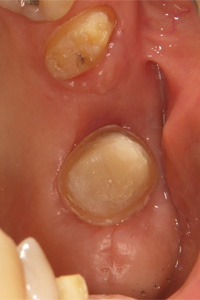
インプラントに上部構造(ジルコニアクラウン)を装着します。
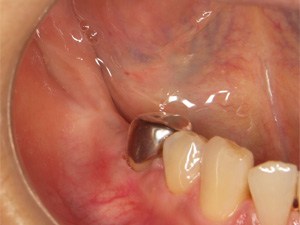
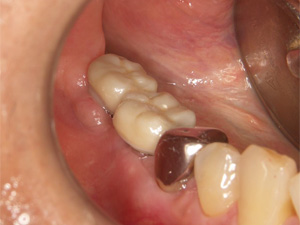
治療終了時
機能的にも審美的にも満足のいく結果が得られました。矯正を取り入れたことで、歯の削除量を最小限にすることができました。
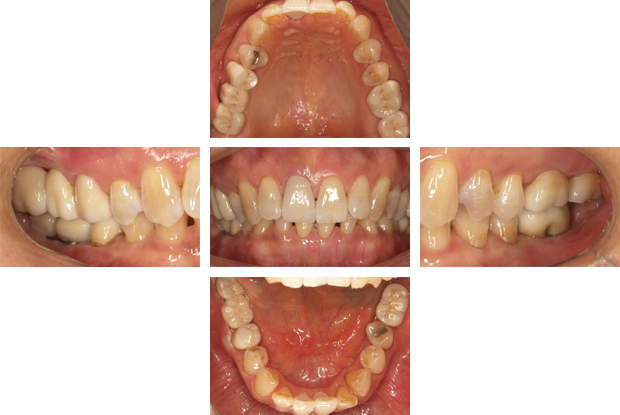
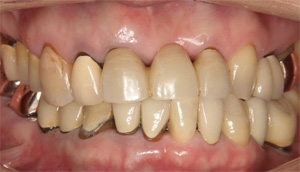
2016年8月 3日
咬み合わせを矯正を主体として治したケースです。右下の前歯が前方に突出しているために、上の前歯を突きあげていることが最大の問題点だと診断しました。この場合、1歯単位で治療しても、原因が解決しなければ修復物脱離・歯牙破折・むし歯の再発などのトラブルが起こる可能性が高くなってしまいます。
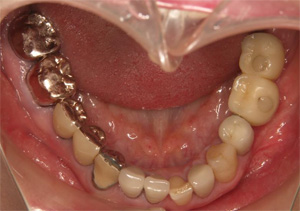
下の前歯4本を3本にするスリーインサイザルという手法をとります。まずは、1番条件の悪い左下の前歯を抜歯します。
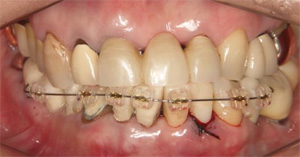
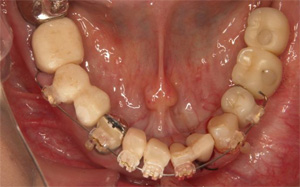
抜歯の後にできたスペースを利用して、後方に前歯3本を牽引します。
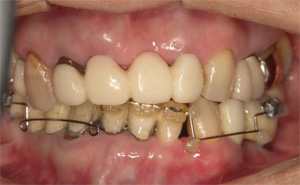
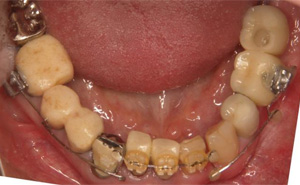
スペースが完全に閉じました。
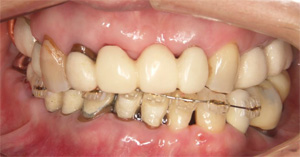
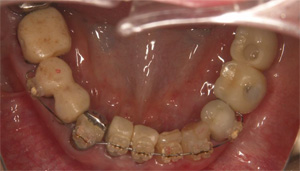
傾斜した前歯を垂直に整えます。
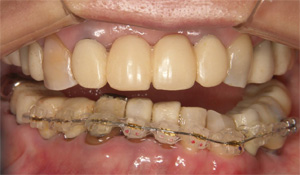
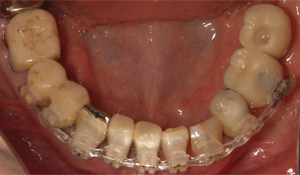
最終的にはジルコニアクラウンにて連結固定し、後戻りを予防しました。
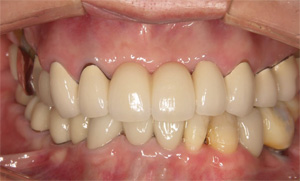
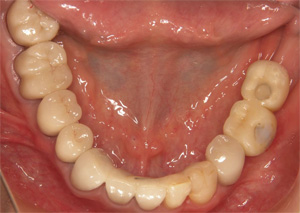
術前に比較して下の歯並びが改善されて、上の前歯への突き上げのリスクが軽減されました。当院での矯正は審美も重要ですが、歯科疾患の再発予防の為の矯正にも力をいれております。
術前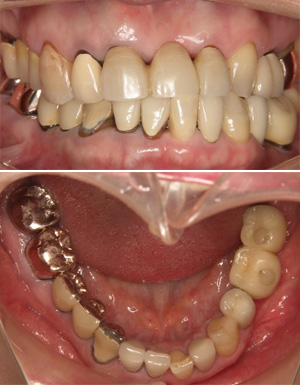 術後
術後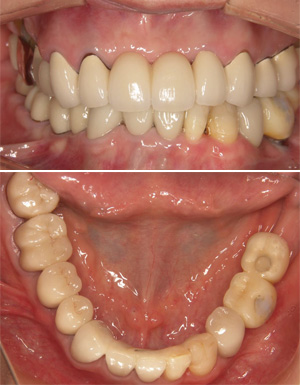
治療前
歯周病と咬み合わせの問題がある患者さまです。
治療後
この患者さまの場合は義歯による修復方法をメインに治療をすすめました。機能、審美ともに十分満足のできるところまで回復いたしました。(右上の金属のバネは唇に隠れます。)
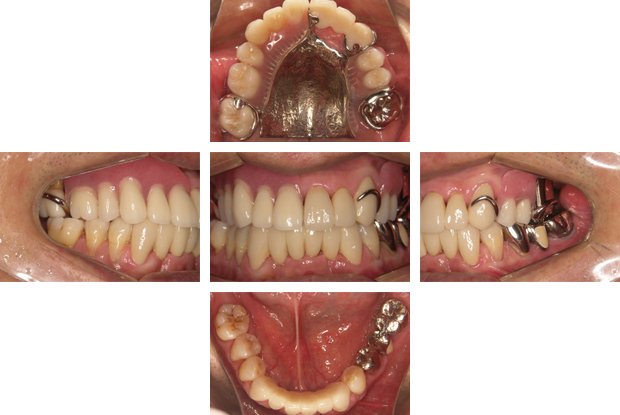
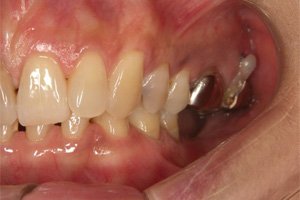
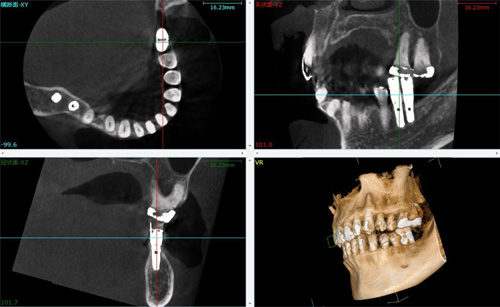
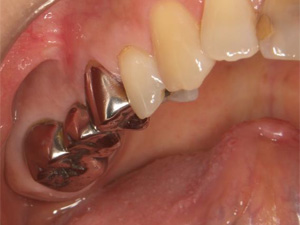
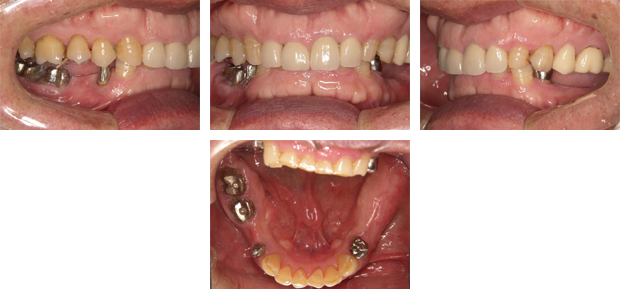
右下のブリッジに痛みが出た患者さまです。
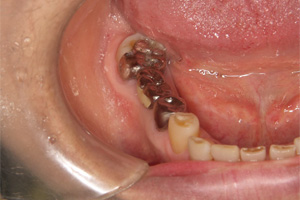
ブリッジを除去した結果、後方のブリッジを支えている歯が崩壊していました。原因はブリッジの短所の一つである欠損部位の負担が隣の歯に掛かり、患者さまが気づかない間に金属と歯の隙間にむし歯菌が侵入したものと思われます。
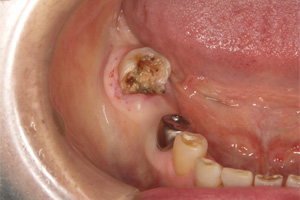
インプラントを埋入して前後の歯の負担を軽くします。
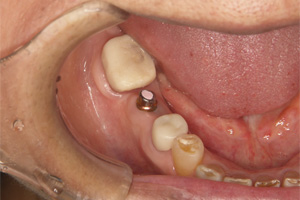
むし歯で崩壊が進んでいた一番後方の歯は歯周外科手術、グラスファイバーにより、修復しました。
ジルコニアクラウンを装着して治療を終えました。
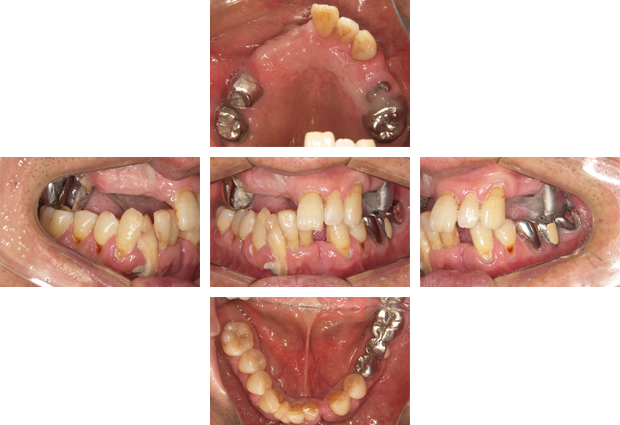
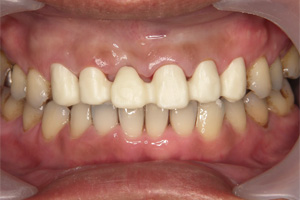
前歯が重度歯周病になり動揺がおこりました。
保存不可能と診断、抜歯後ジルコニアによる審美及び機能回復をします。
抜歯後即日仮歯を入れます。
抜歯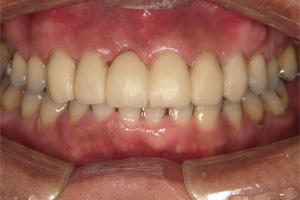
仮歯による治療
ジルコニアフレーム装着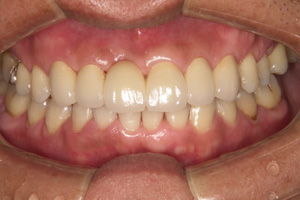
ジルコニアクラウン装着
下の奥歯が無く、前歯のみの咬み合わせになっています。
インプラント治療で適正な咬み合わせを再現します。
治療前
インプラント埋入後3か月後にアバットメント(土台)を装着
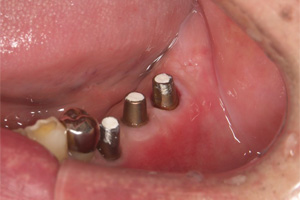
ジルコニアクラウン装着
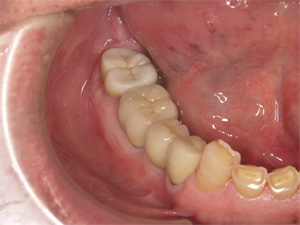
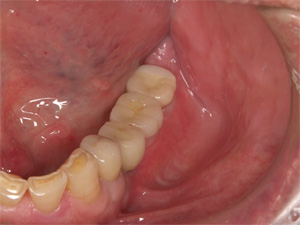
治療終了
左右の奥歯が失われて、咬みづらいだけでなく、奥歯が無い為に下の前歯が上の前歯をつきあげてしまっています。
術前
この症例の場合、奥歯が失われてから時間が経過していたため、咬合高径(咬み合わせの高さ)が低下し、下顎前歯部の突き上げによって上顎前歯部が突き出た状態になっています。
左右の奥歯に矯正用インプラントを入れて、押し出された前歯を後方に牽引します。
術前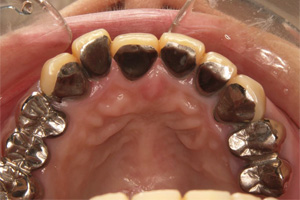 術後
術後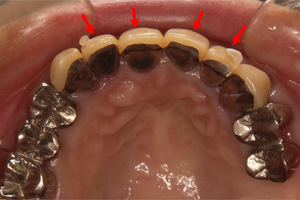
飛び出していた歯が後方に移動しました。
後戻り防止のために連結させた仮歯を装着します。
次に歯を失っている奥歯にインプラント埋入します。この患者さまの場合、左上の歯槽骨が無い為、このままではインプラントを埋入できません。そこで、サイナスリフトという特殊な方法で歯槽骨を再生させます。
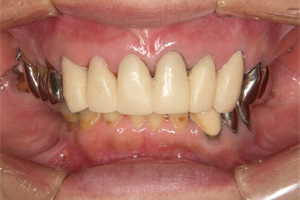
術前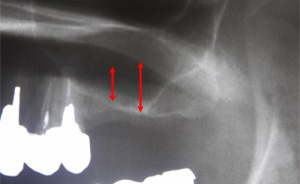 術後
術後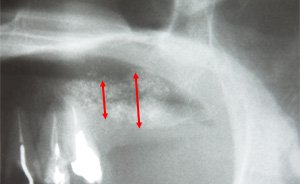
インプラントに十分な骨を再生させました。
その後、インプラントを埋入しました。
その後、下の奥歯にインプラントを埋入しました。
術前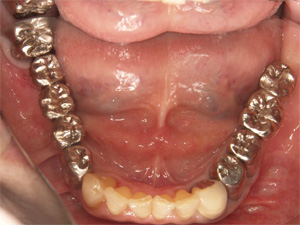
術後
術後
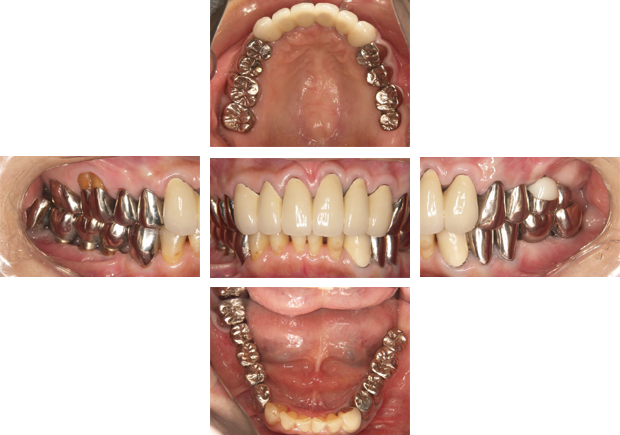
強度と機能を重要視したため、この患者さまは奥歯は金属で対応しました。
広範囲にわたりむし歯ができて、審美的な問題だけでなく、痛みも伴い日常生活に支障をきたしておりました。
左上の犬歯は残念ながら抜歯をさせていただきジルコニアによる補綴での矯正をこころみます。
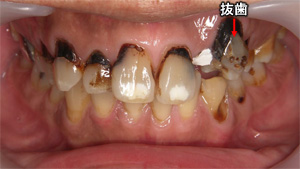
術前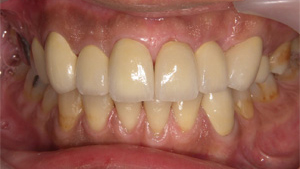
術後
左上の犬歯の位置関係を前後の歯で補正し、審美だけでなく、機能的にも回復できたと思われます。
2016年7月22日
大学
日本大学松戸歯学部
https://www.dent.nihon-u.ac.jp/homej.html
学会
IPOI(近未来オステオインプラント学会)
https://www.ipoi.biz/
ICOI [International Congress of Oral Implantologists] (国際口腔インプラント専門医学会)
https://icoi.world/
日本臨床歯周病学会
https://www.jacp.net/
JIADS [The Japan Institute for Advanced Dental Studies]
https://jiads.org/
歯科医院
林歯科医院
https://www.hayashidc.jp/
芳賀歯科医院
https://haga-dc.com/
技工所
株式会社 中央歯科補綴研究所
https://www.chuo4618.com/
2016年7月21日

この度は当院のホームページを訪ねていただきありがとうございます。
富田歯科医院 院長の富田望と申します。
子供時代に口の中に出来たのう胞を除去してもらったことがきっかけで歯科医を志し、勤務医として12年間勤めた後、ここ新橋のオフィス街に開院しました。
早いもので今年で10年が経ちました。
忙しい方やじっくりと治療に専念される方など、さまざまな患者さまと治療に向き合ってきた中で日々思うのは、「悪くなったところの修理」だけではベストな治療ではない、ということです。
そもそも歯の病や欠損が何故起こったのか、何が原因なのかを把握すること、さらに将来口腔内に起こるだろう状況を予測すること、本来あるべき「口腔健康」を取り戻すためには何が必要なのかということ...。それらをトータルで診て対処していかない限り、患者さまにとってベストな治療には繋がらないと考えています。
当院には、歯に詰めたものがすぐに取れてしまったと転院される方が度々いらっしゃいます。治療としては取れてしまった部分を修復することが第一であるかもしれませんが、その原因を追究すると、「咬み合わせ」の問題が直接関わっているケースが意外なほど多いのです。
何度も同じ箇所を治療し続けておられる方や、原因のわからないむし歯の治療で悩まれている方に、違う角度からアプローチする治療もあるということをお伝えしたい、そして少しでもお役に立てる歯科医院でありたい。
そう考えております。
 患者さまにとってベストな治療、ベストな結果が出せるようにするためには、日々の研鑽が欠かせません。この20年来、あらゆる学会で研修を受けてきたのも、日進月歩でどんどん進化していく医療技術を可能な限り取り入れ、何が患者さまにとって安全・安心な治療に結びつけられるのかを模索するためにほかなりません。
患者さまにとってベストな治療、ベストな結果が出せるようにするためには、日々の研鑽が欠かせません。この20年来、あらゆる学会で研修を受けてきたのも、日進月歩でどんどん進化していく医療技術を可能な限り取り入れ、何が患者さまにとって安全・安心な治療に結びつけられるのかを模索するためにほかなりません。
当院はインプラント治療を中心に据えていますが、それだけでは包括的な治療にはならないため、結果的にほぼ全ての科目の治療技術を駆使して、どのような治療の組み合わせがベストなのかを幅広く選択できるようにしてきました。こうした治療を実現するためのあらゆる設備は最新のものを取りそろえ、それぞれ100%使いこなせるよう日々トレーニングしています。
 「最新鋭の治療」というと、いかにもアクロバチックな、リスクを伴うようなイメージがあるかもしれませんが、当院では最新の技術を習得した上で、なるべくリスクの少ない、患者さまに負担のかからない安心・安全な治療を選択します。リスクに対してドキドキしたくないのは私も同じです(笑)。
「最新鋭の治療」というと、いかにもアクロバチックな、リスクを伴うようなイメージがあるかもしれませんが、当院では最新の技術を習得した上で、なるべくリスクの少ない、患者さまに負担のかからない安心・安全な治療を選択します。リスクに対してドキドキしたくないのは私も同じです(笑)。
また治療を行う前のカウンセリングには可能な限り多くの時間を取っています。お伝えしたい内容は紙に絵や図を描いたり、入れ歯の模型を動かしたりしながら、ついつい熱く語ってしまいますね(笑)。
やはりしっかりと理解・納得してもらってこそ、その後の治療に繋げていけると思います。
このように、口腔内における歯牙組織、歯周組織、咬み合わせ、既往歴、習癖などの情報を正確に把握したうえで、レントゲン撮影、歯周組織検査、口腔内写真撮影、診断用口腔模型作成などを行い、その後検査結果を分析し、個々の患者さまに合った適切な治療計画を立案しています。
皆さまが充実した日々を送り、健康で幸せな人生を送ることができるように手助けをすることが私たちの喜びであり、何がベストな治療なのか、患者さまと共に考え、最善の結果を導き出す-そのような歯科医院でありたいと考えております。
 【略歴】
【略歴】
日本大学 松戸歯学部卒業
日本大学 松戸歯学部頭頸部外科 入局
2001 プラトンインプラントシステム修了
2001 JIADS ペリオコース修了
2006 POIインプラントシステム ベーシックコース修了
2006 POIインプラントシステム マスターコース修了
2008 ミシガン大学 Advanced Periodontal Implant Surgery:
A Practical Training Course
2008 JIADS ぺリオ・インプラントアドバンスコース修了
2009 OAM インプラントシステム修了
2009~2010 藤本研修会 補綴・咬合コースPartⅠ修了
2010~2011 藤本研修会 補綴・咬合コースPartⅡ修了
2011~2012 藤本研修会 LOTコース 修了
2014~2015 藤本研修会 歯内療法コース 修了
2015~ JIPI (Japanese Institute of periodontology and Implantology)
【所属団体】
IPOI(近未来オステオインプラント学会)
ICOI:INTERNATIONAL CONGRESS OF ORAL IMPLANTOLOGISTS
(国際口腔インプラント専門医学会)
日本臨床歯周病学会
JIADS:The Japan Institute For Advanced Dental Studies
2016年7月20日

審美歯科は、むし歯や歯周病といった病気の治癒を目的とした治療ではなく、歯本来の機能に見た目の美しさをプラスする治療です。歯が本来あるべき場所にきれいに並び、自然な色や形を回復すると、顔全体がいきいきと健康な美しさを取り戻します。特に前歯は見た目の印象を大きく左右する中心点ですので、この改善なしに歯科の審美は語れません。
歯が欠けたところには詰め物をし、変形した歯は形を整えます。その過程で、変色、脱色、抜け落ちた歯、折れた歯などをより天然歯に近い歯にするには、材料の選択とともに歯科医に多くの知識と治療技術が求められます。
当医院の審美歯科では、人工ダイヤモンドとしても使用されているジルコニアセラミックと、透明感に優れたe-maxを中心に、セラミックによる治療を行っています。
 ジルコニアは人工ダイヤモンドとしても大変有名ですが、強く・軽く・美しく、そして体に優しいセラミックです。身近なところではよく見かける白いセラミック製の包丁などもジルコニアでできています。医科では、骨の代替素材として人工関節に使用されるなど、生体親和性が高く大変丈夫で安全なセラミックです。
ジルコニアは人工ダイヤモンドとしても大変有名ですが、強く・軽く・美しく、そして体に優しいセラミックです。身近なところではよく見かける白いセラミック製の包丁などもジルコニアでできています。医科では、骨の代替素材として人工関節に使用されるなど、生体親和性が高く大変丈夫で安全なセラミックです。
現在、歯科補綴材料として金属やレジン樹脂、金属にセラミックを焼付けたメタルボンドクラウンなどが広く用いられていますが、近年金属アレルギーなどの心配がないセラミックによる歯科治療が注目されています。
歯科用セラミック材料に求められる要素は、強度があり・美しく・安心できる素材であることです。ジルコニアは強度と靭性をもち、耐久性・耐食性・耐熱性にも非常に優れ、美しく生態親和性も高いことから、金属材料に取って代わるものとして最も注目されているセラミックです。
ジルコニア-5つの特徴
【1】強くて丈夫 ―奥歯でしっかり物を咬めます―
金属アレルギーなどの心配がないセラミックを使用した歯科治療が注目される中、ジルコニアは多種多様なセラミック素材の中でも群を抜いて頑丈であり、お口の中の様々な状況にも耐えられる硬さを持っています。
【2】軽くて自然な咬み心地 ―金属の約3分の1の軽さで歯にかかる負担を軽減―
ジルコニアは一般治療で主に使用される金属に比べ、重量が約3分の1と軽量です。そのため、ブリッジとして口の中に装着したとしても違和感が少なく、自然な咬む力を回復してくれます。
【3】天然の歯のような白さ ―金属では出せない美しさと白さ―
一般的な金属の土台(補強フレーム)のあるメタルボンドクラウンとは異なり、ジルコニアは白く、天然歯のように光の透過性があるため、見た目が大変美しい自然な歯が作り出せます。天然歯の時には当たり前だった自然な笑顔が戻ってきます。
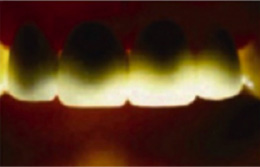
従来の金属使用メタルボンドクラウン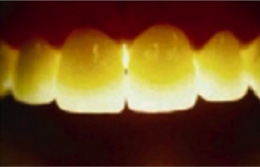
ジルコニアセラミッククラウン
【4】安全性に優れた素材 ―身体に優しく金属アレルギーはありません―
口腔内装着をする物ですので、歯科に用いる材料には強度や美しさとともに高い安全性が求められますが、ジルコニアは人工関節としても使用されるほど人間の体に優しい材料です。また、ジルコニアは金属不使用なので、金属アレルギーを引き起こす心配がありません。
従来の金属使用メタルボンドクラウン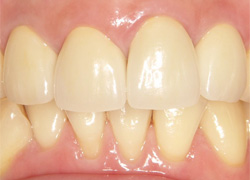
ジルコニアセラミッククラウン
【5】ジルコニアの機械的性質 ―最新の歯科技工器材で精度の高い補綴物―
現在、歯科医療学会において、ジルコニアは金属材料に取って代わる材料として認識されつつあり、世界で既に年間500万本以上の補綴物として使用されています。
 「empress max(エンプレス・マックス)」の意を持つシステムで、ジルコニアに並んで注目を集めている素材です。ニケイ酸リチウムガラスセラミックというガラスを主成分とするセラミックですので、透明感に優れ、色調もきれいです。本来の天然歯と同じか、それ以上の色調・形態を再現でき、金属を使用していないので金属アレルギーの心配もありません。
「empress max(エンプレス・マックス)」の意を持つシステムで、ジルコニアに並んで注目を集めている素材です。ニケイ酸リチウムガラスセラミックというガラスを主成分とするセラミックですので、透明感に優れ、色調もきれいです。本来の天然歯と同じか、それ以上の色調・形態を再現でき、金属を使用していないので金属アレルギーの心配もありません。
 セラミックは審美性に優れているだけでなく、「接着力に優れている」「プラークがつきにくい」といった利点も併せ持っています。それゆえに、当院で行う審美治療もそのほとんどがセラミック治療です。ただし、セラミックにもデメリットはあります。硬質で長持ちするという特長を持つ反面、硬質だからこそ強い圧力がかかった場合などには、しなることなく破折してしまう可能性があるのです。
セラミックは審美性に優れているだけでなく、「接着力に優れている」「プラークがつきにくい」といった利点も併せ持っています。それゆえに、当院で行う審美治療もそのほとんどがセラミック治療です。ただし、セラミックにもデメリットはあります。硬質で長持ちするという特長を持つ反面、硬質だからこそ強い圧力がかかった場合などには、しなることなく破折してしまう可能性があるのです。
そこで当院では、治療すべき患部(むし歯など)の形状によっては、部分的にダイレクトボンディングを組み合わせた治療をご提案する場合があります。
ダイレクトボンディングとは
ダイレクトボンディングとは、歯科用の強化プラスチックを歯に直接詰めて治療する方法で、セラミックによる被せ物(クラウン)や詰め物(インレー)に比べて、歯を削る量を抑えられるというメリットもあります。主たる治療患部とは離れた部分に小さなむし歯がポツッと存在しているような場合、全体をセラミックで治療しようとすると、補綴物がT字型に近くなってしまうことがあります。そうすると、治療後の時間の経過に伴い、T字のくびれた部分が割れたり折れたりしてしまうことが考えられます。
そのようなとき、主要な患部だけをセラミックで治療し、離れ小島のようになっている小さな患部はダイレクトボンディングで治療すると、美しさとともに、長持ちする治療が実現します。従来の歯科用プラスチック(レジン)では、天然歯のような自然な色や質感を再現することが困難でしたが、近年では、透明感や色調が豊富に揃った審美修復用プラスチックが開発されていますので、このようなこだわりを持った治療も可能になっています。
オールセラミック
オールセラミックとは、金属や混ぜ物を一切使用していない完全なセラミック素材の人工歯です。白さや透明感に優れ、内部に金属を一切使用していないので、自然な色合いが再現できます。審美性に優れていることから、主に前歯の治療に適していますが、強い力が加わると破損する恐れがあるため、歯ぎしりが強い方や咬み合わせが不自然な方は注意が必要です。
メタルボンド
メタルボンドは、金属を中心として外から見える部分にセラミック(陶器)を貼り付けた人工歯です。金属部分が見えないので審美性が高く、セラミックによって天然歯に近い色調や質感を再現することが可能です。また、土台に使用した金属が強度を高めている点も素材の優位性を高くしています。
ハイブリッドセラミック
セラミック(陶器)とレジン(プラスチック)を混ぜた材料で作られた人工歯です。オールセラミックよりも柔らかく、ほかの歯にダメージを与えにくいというメリットがある反面、年数の経過によって変色しやすいというデメリットもあります。
ラミネートベニア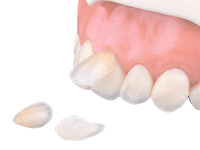
ラミネートべニアは、歯と歯の間の隙間が気になる場合や変色が強くてホワイトニングでは対応できない場合などに、歯の表面を少し削り、つけ爪のようにセラミックのシェル(薄片)を歯に貼り付ける治療法です。

一般的には「歯並びの悪さが気になって、口を大きく開けて話したり笑ったりできない」といった審美的な悩みを解消するために、歯列矯正を受診する方が多いと思われます。このようなコンプレックスは精神的なストレスとなり、生活の質からするとマイナスな要素が多いことは否定できません。
ですから、審美改善を主な目的とした矯正は確かに必要です。しかし、審美性のほかに「機能性」という、口腔環境の中で最も配慮すべき重要事項を軽視することはできません。一見、きれいに並んでいるように見える歯列であっても、「うまく咬めない」「発音しにくい」「むし歯になりやすい」などのトラブルが生じれば、矯正自体の意味が無くなってしまいます。
裏を返せば、矯正によって正しい咬み合わせが実現されれば、見た目や機能に優れているだけでなく、むし歯や歯周病の予防・改善にも効果があり、その結果、自分の歯を長持ちさせることにもつながります。当医院では、審美も大切にしつつ、それと同レベルで口腔機能回復の実現を重視した矯正治療を行っています。
 理想的な咬み合わせとは、全歯牙が「相互に保護し合う」という状態です。具体的には、普通に上下の歯を咬み合わせたときは、咬合圧を奥歯が受け止め、前歯はわずかに接触している状態です。
理想的な咬み合わせとは、全歯牙が「相互に保護し合う」という状態です。具体的には、普通に上下の歯を咬み合わせたときは、咬合圧を奥歯が受け止め、前歯はわずかに接触している状態です。
そして、その状態から下顎だけを前方に動かしたときには、前歯部分だけの歯列が上下で触れ合い、犬歯から奥の歯列は上下が離れます(アンテルアールガイダンス)。また、下顎を横方向へ動かしたときには、右に動かせば左側の上下歯列が離れ、左に動かせば右側の上下歯列が離れるという状態です。
つまり、ある歯牙のグループが接触しているとき、他のグループは上下に離れることによって力が掛からない=休んで守られている状態になります。これが、各歯が相互に保護し合っているという状態です。
しかし、受け口や出っ歯といった不正歯列では、歯列の各グループが役目を果たすことができていないため、相互に保護し合うという機能も十分には発揮されません。その結果、ある一部分に常に負荷がかかり続けてしまうといったトラブルが生じます。
そういった箇所には治療した金属の脱離・歯牙の動揺・二次齲蝕(むし歯の再発)・歯周病の悪化などが発生しやすくなります。さらには、最初はそういった箇所周辺の1~2本の歯に発生したトラブルが、そのまま放置することで口腔内全体の崩壊を引き起こしてしまいかねないのです。
 当院では矯正治療を、審美改善が目的の手段としてだけではなく、「しっかり咬める」という要素を長きにわたって保つために必要な治療であると考えています。そのため審美目的でなく、口腔内の機能改善を目的とした治療のために矯正を行うことも少なくありません。
当院では矯正治療を、審美改善が目的の手段としてだけではなく、「しっかり咬める」という要素を長きにわたって保つために必要な治療であると考えています。そのため審美目的でなく、口腔内の機能改善を目的とした治療のために矯正を行うことも少なくありません。
むし歯や歯周病の治療が主訴で来院された患者さまを治療する場合でも、原因が細菌によるものだけでなく、歯列不正などの咬み合わせが影響しているケースであれば、矯正治療も併せて施すことによって再発を予防するとともに、今まで以上にしっかりとした咬み合わせを実現する治療構成をご提案します。
原因(この場合は歯列不正です)を改善しないまま、局部的な患部のみを治療しても、同じ状況は必ず発症します。そういったリスクをしっかりとお伝えし、可能な限りトラブルの再発を防ぐための根本的な治療を行うよう、心がけています。
 顎の発育を利用して行う歯列育形成を始めるには、年齢が低いほど効果があるといわれますが、矯正治療自体は成人してからでも遅くはありません。矯正治療によって歯並びが整うことで、美しい口元を手に入れることができます。そして、美しい口元は魅力的な笑顔を引き出し、その人の印象をより良いものにしてくれるでしょう。
顎の発育を利用して行う歯列育形成を始めるには、年齢が低いほど効果があるといわれますが、矯正治療自体は成人してからでも遅くはありません。矯正治療によって歯並びが整うことで、美しい口元を手に入れることができます。そして、美しい口元は魅力的な笑顔を引き出し、その人の印象をより良いものにしてくれるでしょう。
また、咬み合わせが整っていると歯磨きがしやすく、隙間などに汚れや食べカスが残りにくくなるため、むし歯や歯周病の病原菌から歯を守りやすくなります。もちろん、食べ物がしっかり咬めることによって、身体の内面からも健康になります。
もし、歯並びにコンプレックスを抱き、悩んでいるなら、一歩前進してみてはいかがでしょうか。成人矯正は、あなたの人生をより豊かにしてくれることでしょう。白い審美ブラケットを用いた矯正装置など目立たない矯正治療にも対応していますので、安心してご相談ください。
ワイヤー矯正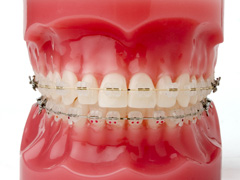
ワイヤー矯正は、歯の表面にブラケットという装置を取り付け、そこにワイヤーを通して、少しずつ歯を移動させていく一般的な矯正方法です。現在では白いセラミックで製作したセラミックブラケットが一般的になっています。
治療期間は患者さまの口腔内状態によって異なります。しかし、一般的には2~3年間のケースがほとんどです。治療期間中は装置の調整を施すため、1ヶ月に1回程度のペースで来院していただく必要があります。
インプラント矯正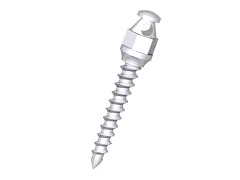
インプラント矯正とは、「歯科矯正用アンカースクリュー」という小さなスクリュー(ネジ)を歯ぐきの骨の部分に埋入し、歯を動かす時の固定源として用いる方法です。失った歯の代わりに埋め込む従来のインプラント治療とは別物で、直径は1.4~2㎜前後、長さは6~10㎜ぐらいのチタン合金製の微小なネジです。また、矯正歯科治療が終わって必要がなくなったら抜きますのでご安心ください。
通常、矯正治療は歯と歯を引っ張り合うことで治療を行います。これは綱引きのようなものなので、引っ張る側と引っ張られる側、双方の歯が移動してしまいます。インプラント矯正は、インプラント体から歯を引っ張りますから、動かしたい歯だけを選択的に動かすという、通常の矯正治療では困難な歯の移動が可能になるのです。また、多くの歯を同時に移動できるので治療期間の短縮にもつながります。
※インプラント矯正は、唇側矯正装置や舌側矯正装置といったブラケットとワイヤーを使った方法に付加的に使用する装置です。

これまでの歯科治療は、「痛くなったら治療する」という考え方が主流でしたが、予防歯科はトラブルが起きる前から定期的に通院し、お口の健康を維持するという歯科スタイルです。
歯の健康を保つためのベースとなるのは、歯磨きによる毎日のセルフケアです。しかし、口の中というのは暗くて見えにくい上に、一本一本の歯が複雑な形状をしているため、患者さまご自身だけで管理するのは非常に難しいのです。自己流では、せっかく磨いても効果が得られていないというケースもありますので、当院では、患者さまの口腔内の状況に適した歯ブラシのご提案から、様々な種類の歯ブラシの効果的な使用方法など、ブラッシング指導にも力を入れています。
それでも歯磨きだけでは落とせない汚れは、私たち専門家がPMTCというクリーニングで除去します。3~4ヶ月に1度のペースでメンテナンスや定期検診に通い、私たち歯科医療者と力を合わせて、お口の健康を維持していきましょう。
 PMTCとは、「Professional Mechanical Tooth Cleaning」の略で、 歯科医師や歯科衛生士が専用の器具とペーストを使って、 通常の歯磨きでは落としきれない歯の表面の汚れや歯垢、バイオフィルムなどを除去(クリーニング)する方法です。
PMTCとは、「Professional Mechanical Tooth Cleaning」の略で、 歯科医師や歯科衛生士が専用の器具とペーストを使って、 通常の歯磨きでは落としきれない歯の表面の汚れや歯垢、バイオフィルムなどを除去(クリーニング)する方法です。
PMTCによるクリーニングには、むし歯や歯周病を防ぎ、強く美しい歯を保つ効果があります。痛みもなく、時間もかかりません。また、終わった後はお口の中はすっきりして気持ちが良いと言う声も多く頂いております。

失ってしまった歯を補うには、「入れ歯」「ブリッジ」「インプラント」の3つの治療方法があります。他の歯に負担をかけない点からしても、インプラント治療が最も理想的な治療方法ではありますが、患者さまの中には、体質的なことや持病の薬を服用している関係などにより、インプラント治療が受けられない方もいらっしゃいます。
また、心理的にどうしても外科手術を受け入れられないという患者さまや、インプラント治療をご希望されても、様々な要因によってインプラント治療が適さない患者さま、治療期間や費用面などで他の治療を選択される方などもいらっしゃると思います。
当院では、ブリッジや部分入れ歯、総入れ歯に関しても、しっかりとした対応ができる知識と技術を有しています。さらには、包括的な治療を行っている当院だからこそ、入れ歯やブリッジの治療に活かせる技術も持ち合わせています。
たとえば、ブリッジや部分に入れ歯を入れる場合でも、歯を失った部分だけでなく、周囲の歯の状態をしっかりと確認・治療する必要があります。ブリッジや、部分入れ歯を支える歯の根の状態が芳しくない場合、そのまま治療を行ってしまうと、何年か後には周囲の歯まで失ってしまうことになりかねません。
当院では、矯正治療や根管治療、歯周病治療など様々な面から分析し、患者さまに最適な治療を提案いたします。
むし歯が歯根の内部にまで進行した場合、その空間を清掃、消毒する治療を根管治療(歯内療法)といいます。一般的なむし歯の治療と大きく異なるのは、歯の内部が暗く構造的に非常に複雑なため、全体を正確に診断・治療することが困難な点です。
当院では、この治療をより安全・確実に行うために、様々な治療技術、機器、材料を駆使し、安全・確実な治療に努めています。
歯を抜かずに残すための治療法
初期のむし歯は、歯を削って詰め物を入れることで症状は改善されます。ところが、むし歯が神経にまで達して炎症が起きてしまった場合は、麻酔をして歯を大きく深く削り、患部を完全に除去しなければ抜歯するしかなくなるケースが多くなります。こういった状況の歯を可能な限り残すために行うのが根管治療です。
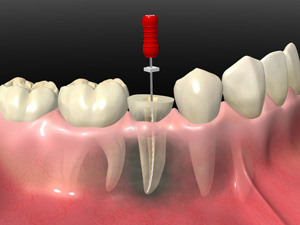 具体的な治療方法としては、まずは、歯の神経が入っていた部分(根管)を、専用の器具を使ってきれいに洗浄し、薬を詰めた後で詰め物をします。根管は、建物で言えば「基礎/基盤」にあたるものなので、歯を健康で長持ちさせるためには適切な治療を行う必要があります。
具体的な治療方法としては、まずは、歯の神経が入っていた部分(根管)を、専用の器具を使ってきれいに洗浄し、薬を詰めた後で詰め物をします。根管は、建物で言えば「基礎/基盤」にあたるものなので、歯を健康で長持ちさせるためには適切な治療を行う必要があります。
根管治療が不十分なまま被せ物で外側を修復しても、後々に根の先端が化膿して歯を失うことになってしまったり、再治療が必要になってしまいます。そのため、根管治療には綿密な歯科技術が必要とされます。
根管治療が不十分な状態とは、薬液が根管の先まで詰められていない状態や、治療跡が根の先から飛び出てしまっている状態です。その原因は、見えないところを手先の感覚や経験だけを頼りに治療するしかなったことによるものでした。そこでドクターの強力な武器となるのが、マイクロスコープとよばれる顕微鏡です。
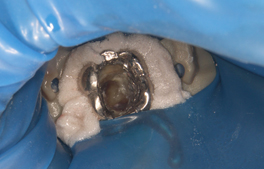
肉眼ではどこに歯の根があるか判りません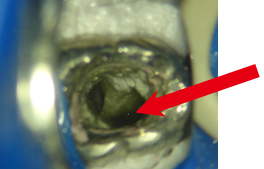
先端部分の汚染された状態が明確に判ります
最大で肉眼の21倍にクローズアップされた状態で処置できるため、根管の中までしっかり確認でき、破折線の有無、感染物質の有無、第4根管の探索などが可能となります。
当院のマイクロスコープの特長 
ドイツの光学機械メーカー・カールツァイス社製のマイクロスコープを導入しています。
【特長1】明るく自然な照明-LED照明搭載
従来のハロゲン照明、キセノン照明に比較して発熱が少なく、自然光に近い状態で治療できます。
【特長2】あらゆる部位への対応が可能-フォルダブル鏡筒搭載
2箇所ある関節が可変することにより、従来は180°だった鏡筒部分の回転範囲が360°へと進化し、あらゆる方向から治療部分へのアプローチが可能となっています。
患者さまの歯の状態によって、治療の手順や通院期間は異なりますが、大きな流れとしては以下のようになります。もちろん、しっかり麻酔を効かせた上で治療を行いますので、痛みはほとんどありません。
【1】むし歯になった部分を器具を使って除去します

【2】神経のスペースに治療しやすいよう穴をあけます

【3】ファイルという器具を使い、歯の根の感染した部分を除去します

【4】炎症がおこっている根管の先まで薬を詰めて、バイ菌が入らないように根管を封鎖します

【5】根管治療後の歯に、詰め物・被せ物を取り付けます
根管治療で最も重要になるのが、根管の先まで隙間なく、薬剤(ガッタパーチャーという充填材)を緊密に詰めることです。これが、再発を防ぐための重要ポイントですので、当院では、側方加圧根充と垂直加圧根充の2つの治療方法を併用して行っています。
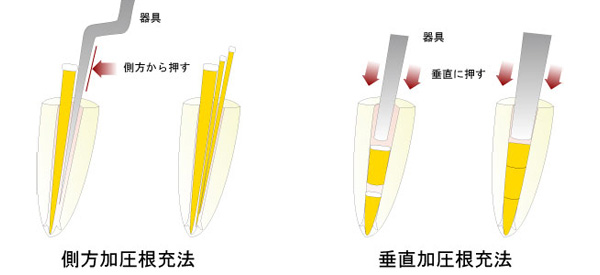
歯の根の感染部分を除去した後、マスターポイント(主となるガッタパーチャポイント)を1本入れ、残りの隙間にアクセサリーポイント(先端のとがったガッタパーチャポイント)を入れて詰めていくのですが、細い針状のガッタパーチャーを側方に加圧しながら何本も詰める治療法が「側方加圧根充」です。側方加圧根充は、比較的治療がし易いことから広く採用されている方法ですが、隙間ができやすく、尖端が枝分かれしていたり曲がっている根管では、緊密に充填することは困難です。
そして、専用の器材を使って加熱軟化したガッタパーチャーに、垂直圧をかけて充填する方法が垂直加圧根充です。難しい治療方法ですが、根管の隅々まで緊密に充填することが可能です。
垂直加圧根管充填 CWCT(Continuous Wave Condensation Technique)とは
根管治療を成功させるために大切なのは、何を充填させるか(根充剤の種類など)ということより、その過程(感染した部分を残さずきれいに除去する工程や、充填剤を隙間なく詰める工程)です。
根管は細く、複雑に曲がりくねっている上にその形状は歯1本1本異なっています。その先端まできれいにし、また、隙間なく緊密に薬を充填するためには、マイクロスコープによる精密な治療と、それぞれの状況に応じて充填方法を使い分ける丁寧で精密な工程がとても重要です。
垂直加圧根管充填は封鎖性に優れた根管充填方法で、ほとんどの根管形態に適応が可能です。アメリカの歯内療法専門医の半数近くが採用している根管充填方法でもあります。当院では、スーパーエンドα&βを導入して垂直加圧根管充填を行っています。


【術前】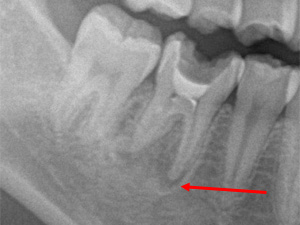
根の先端に病巣があります。これを根管内清掃後、CWCTにて根管充填。【術後】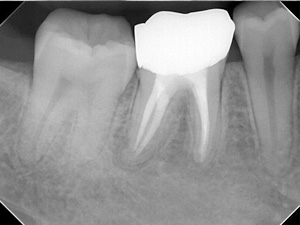
病巣が消失し骨が再生しました。
NiTiファイル(ニッケルチタンファイル)
従来の歯内療法に使用するファイルは、ステンレス製のものが一般的でしたが、柔軟性が低いために湾曲が強い根管に使用すると、本来の形態を逸脱して過剰に切削する可能性がでてきます。その点、柔軟性に優れたNiTiファイルなら、湾曲根管へのアプローチも安全に行うことができます。
Wave One System
Wave OneファイルとXスマートプラスを用いた、次世代のNiTiファイルシステムです。Wave Oneファイルは、反復回転運動(レシプロケーティングモーション)の採用によって歯質への過剰な食い込みを抑え、ファイル破折を軽減し、短時間での根管形成、拡大を可能にしました。Xスマートプラスは、Wave Oneファイルに対応した、反復回転運動を搭載した根管治療専用機器です。
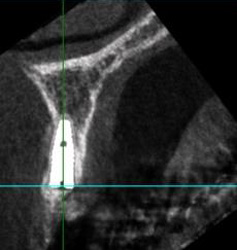
CT
神経を取った後も痛みが続くなど症状が落ち着かない場合は、治療が行き届いていない根管が残っている可能性があります。CTによる立体撮影により、通常のレントゲン映像では見えない根管もしっかり発見・確認してから治療を行うことで、このようなトラブルは未然に防ぐことができます。
超音波治療機器 P-MAX
根管口明示、根管内洗浄、根充材除去などを行う際、回転切削器具よりも比較的微細な動作が可能な超音波治療機器 P-MAXが、歯への負担軽減に威力を発揮します。
エンドサクセスチップ
P-MAXに装着する器具。古いポスト(土台)の除去、 根充材除去、根管形成に使用し、各用途により最適な物を選択します。
MTAセメント(Mineral Trioxide Aggregate)
MTAは、1993年に米国で開発された歯科用の水硬性セメントで、生体親和性に優れています。強アルカリ(pH12)による殺菌作用、組織を刺激することによる硬組織形成作用があるため、根管治療のリペア(空洞の修復)などに効果を発揮します。
【術前】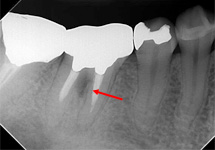
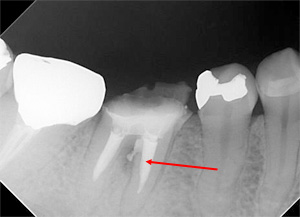
歯の中央部に病巣ができました。この場合、本来の根管とは別の部位に病巣ができたため、通常の根管治療では治りません。
感染物質を取り除いた後、優れた生体親和性をもつMTAセメントで封鎖します。【術直後】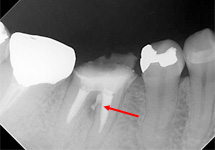
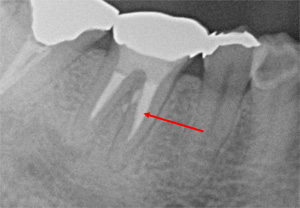
MTAセメントが確認できます。【術後1年半】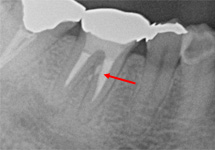
病巣の消失と骨の新生を確認。
 神経をとった歯は、神経が残っている歯に比べて強度などで劣っています。また、神経がないということは感覚がないということなので、細菌が侵入してもわかりづらい状態です。根管治療を行った歯に関しては、こういった欠点をできる限りカバーできる処置が望まれます。
神経をとった歯は、神経が残っている歯に比べて強度などで劣っています。また、神経がないということは感覚がないということなので、細菌が侵入してもわかりづらい状態です。根管治療を行った歯に関しては、こういった欠点をできる限りカバーできる処置が望まれます。
まず、根管治療を行った歯は強度が著しく低下するため、クラウン(被せ物)をする必要があります。そして、この被せ物を支えるのがコアです。コアに用いられる素材は、従来は金属が主流でしたが、現在はグラスファイバー系材料のファイバーコアを採用するのが理想的とされています。
ファイバーコアの特徴
1. 歯に似たしなやかさ
金属製コアは硬質なので、強い力が加わるとその刺激が直接歯の根に伝わってしまい、根を壊してしまうことがあります。ファイバーコアには適度なしなやかさがあるので、歯自体にやさしいのはもちろんのこと、クッションの役割を果たして衝撃を吸収し、根が壊れないように保護してくれます。
2. 金属不使用
ファイバーコアには金属が一切使用されないため、金属アレルギーの心配がない点も金属製のコアとは異なる特徴です。
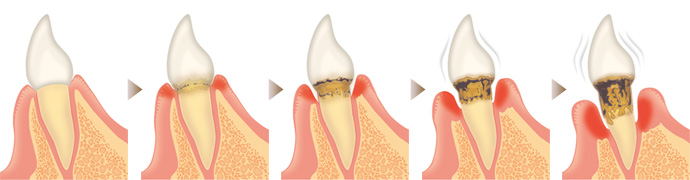
歯周病は、歯周病菌によって歯の周りの歯肉や歯を支える骨などが破壊される病気です。歯と歯肉の境目(歯周ポケット)に細菌が入り、歯肉が炎症を起こし赤く腫れて、ブラッシング時に出血します。しかし、初期段階では痛みは殆どないため注意が必要です。さらに症状が進行すると、歯肉の中にある歯を支えている骨が溶けて、膿が出たり歯がグラグラしたりしてきます。この時期になってやっと痛みや腫れを感じるようになるため、治療が遅れてしまいがちです。さらに放っておいて重篤化すると、最後には歯が抜け落ちてしまうこともあります。
治療が遅れることの要因には、日本人には歯の定期検診を受ける習慣が浸透していないことも挙げられます。また、残念ながら歯周病を確実に治療できる歯科医が非常に少ないことも、歯周病によって歯を失ってしまうことの要因と考えられます。一生自分の歯を保つためには、むし歯の予防と同時に歯周病の予防と適切な治療が大切なのです。
 一概に治療するというよりは、その段階や進行の程度によって判断・対応が違ってきます。大きくは軽度(歯石・歯垢のスケーリング)、中度(歯周外科手術、再生療法などによる環境の整備)、重度(病巣を取り除く目的での抜歯・インプラント治療)に分けられます。
一概に治療するというよりは、その段階や進行の程度によって判断・対応が違ってきます。大きくは軽度(歯石・歯垢のスケーリング)、中度(歯周外科手術、再生療法などによる環境の整備)、重度(病巣を取り除く目的での抜歯・インプラント治療)に分けられます。
比較的軽い症状であれば、歯や歯の周りを清潔に保つ治療で治せたり、悪化を防いで状態を維持することが可能です。しかし、炎症が歯肉の奥まで進行し、歯周組織の破壊が顕著な場合には、歯周組織を回復させるための手術(歯周外科手術)や、状況によっては歯周組織再生療法が必要になります。外科的療法については、本数も多い重度の場合などは一度に行うのではなく長期的な観点でご相談させていただきながら、最善な治療の組み合わせによる対応を行います。
歯周基本治療
●スケーリング・ルートプレーニング、ブラッシング指導
軽度歯周炎に対して行う処置です。歯周ポケット内のプラーク(歯垢)や歯石を「スケーラー」という器具を使って取り除きます。最後に歯根面をツルツルに磨き上げ、汚れの再付着を防ぎます。
歯周外科手術
歯周ポケットが5mm以上にまで進行した歯周病の場合、歯周ポケット掻爬術では奥の方の歯石や歯垢が取りきれません。そのため、歯肉(歯ぐき)を切開して歯槽骨から剥離し、露出した歯根のプラークや歯石の除去、歯槽骨の清掃、およびダメージを受けた歯肉などの組織を除去し、歯肉を元の状態に戻します。この手術によって歯周ポケットをなくす、もしくは浅い状態へ改善し、プラークコントロールのし易い状態にすることで、炎症をおこした歯周組織を改善させます。
歯周組織再生療法
●エムドゲイン法
エムドゲイン法は、歯周病に侵された歯周ポケット内部の汚れや細菌を取り除いた後、エムドゲインゲルを注入して歯周組織を再生させる治療法です。現在世界中に普及していて、感染症などの報告がなく安全で治療効果が高いとされています。
●GBR(骨誘導再生)法
歯周病の悪化によって歯槽骨や顎の骨が欠損し、インプラント治療をしたいのに骨の量が足りないといった場合に行われるのがGBR(骨誘導再生)法です。インプラントを埋入する際、骨が足りない部分に自家骨または骨補填剤を入れ、インプラントを支柱にして人工メンブレン(生体材料でできた専用の膜)で覆い、骨を誘導再生させます。骨の再生速度には個人差がありますが、一般的には4~6ヵ月程度で再生されるといわれています。
まとめ
歯周病治療をまとめると、以下に分類することができます。
・健康:メンテナンス
・軽度:スケーリング・ルートプレーニング等の基本治療
・中度:歯周外科・再生治療
・重度:(健全な組織である骨をそれ以上破壊させないようにするために)抜歯対応をしてインプラントや義歯等の対応を考える
一般歯科とは、むし歯治療や歯の根の治療、喪失した歯を補う補綴(修復)治療などをいい、歯や歯肉の不調を改善するための歯科診療のことです。歯は、一度削ってしまうと元通りに戻すことはできません。しかし、治療が適切でなかったり、むし歯患部の取り残しなどがあると、何度も再発を繰り返し、その度に歯をどんどん削らざるを得なくなってしまいます。
当院では、行った治療行為の永続性を最大限に重要視しています。そのため、一般歯科も含めて補綴(修復)治療、矯正治療、歯周病治療、インプラント治療、義歯といった治療を単純に細分化するのではなく、口腔内全体を一つのフィールドととらえて治療にあたっております。
たとえばむし歯になった原因が、歯並びの悪さによる磨きにくさだとしたらどうでしょう。今あるむし歯の患部だけを治療しても、すぐにまた同じ部分やその周囲がむし歯になってしまう危険性は残ってしまいます。その場合には、むし歯の治療だけでなく、歯列矯正の必要性や有効性などに関してもお調べいたします。
 歯が欠損した場合も同じく、欠損に至った原因を残したままインプラント治療や義歯の治療を行っても、せっかく入れたインプラントが失われるだけでなく、共存している他の歯への悪影響は残ったままになってしまいます。
歯が欠損した場合も同じく、欠損に至った原因を残したままインプラント治療や義歯の治療を行っても、せっかく入れたインプラントが失われるだけでなく、共存している他の歯への悪影響は残ったままになってしまいます。
建築であれば、いくら精密で頑強な外壁や柱があっても、その土壌への基礎工事と構造物全体の設計が不十分であれば、現時点ではきれいに完成したと思えても、最も配慮すべき永続性という点には不安があります。
インプラント治療に代表される再生医療単体は、もちろん高度な技術と知識が要求される治療技術ではありますが、口腔内全体をひとつのフィールドと考えたときには、一治療手段にすぎません。全体の設計、原因の把握をしっかり行ったうえで、インプラント治療、義歯、歯周治療、審美、補綴(修復)治療、矯正治療といった各治療手段を駆使して初めて、健全で永く持続する一口腔を構築することが可能となります。
そのような観点から、当院ではまず患者さまの主訴に対する原因をしっかり診査診断してから、個々の患者さまに必要かつ最適な治療計画を立案します。もちろん、主訴の改善といった応急処置は行いますので、ご安心ください。
しっかりとお話を伺うことからスタートします
初めて当院をご利用になる方には、治療に入る前にお時間をいただき、まずはお口の中の悩みごとの確認・相談といったカウンセリングを行っています。カウンセリングでは、主訴の解消の先にある、「最終的にどのような結果を求めていらっしゃるのか」という点についても聞き取っていきます。
たとえば、「再発しないよう、徹底的に治療して欲しい」と考えていらっしゃるのか、
「できる限り抜歯したくないけれど、もしも抜歯することになるならインプラント治療にしたい」というご希望なのか、
あるいは、「なるべく費用を抑えたい」と思っていらっしゃるのか
などによって、ご提案すべき治療内容は変わります。
患者さまのご希望を伺った上で検査・診断を行うことにより、医学的観点からお伝えすべき患者さまのメリットやデメリットなども浮き彫りになってきます。そういったことを考慮しながら診療を進め、科学的根拠に裏づけされた精密な治療計画をご提案させていただきます。
当院の治療の流れ
【STEP1 応急処置】
激しい痛みや、しみる、咬めないなど、患者さまが現在困っている症状を応急処置いたします。その後、落ち着いたところで全体をチェックします。

【STEP2 精密検査】
口腔内写真撮影、歯周組織検査、レントゲン撮影、咬合診査など、患者さまの現状をあらゆる方向から調べ、患者さまのご意見を伺いながらプランを立てていきます。

【STEP3 治療計画立案・ご説明】
前項の精密検査に基づいた治療方法を立案します。また、可能と思われる複数のプランをご用意します。

【STEP4 治療開始】
治療計画の決定後、実際の治療を私どもスタッフと患者さまとのチームワークで行っていきます。

【STEP5 術後の管理】
計画した治療が全て完了したのち、口腔健康を維持増進させるため、患者さまに適した定期的な検診クリーニングを行います。
当院は、近隣にお勤めのビジネスマンやOLの方々が通いやすい立地環境にあります。その環境を最大限に活かし、患者さまにとってのメリットを高めるために、一人ひとりのニーズに合わせた治療スタイルを採用しています。
「歯医者に何度も通うのは難しい」
「出張や転勤、取引においての大事な場面までには治療を間に合わせたい」
特にお仕事がお忙しい方々のお悩みとしてよく聞くお声です。当院では、1回の治療に1時間以上のお時間をいただく『集中治療』にも対応しています。1度のご来院でいくつかの治療を集中的に行うことにより、患者さまの通院回数を少なくすることが可能です。
 集中治療をご希望の患者さまには、まずカウンセリングでご希望を伺うとともに、検査・診察で口腔内の状態を確認した上で、治療スケジュールの目安をご提示します。治療内容や患者さまの口腔内の状況にもよりますが、治療時間が1時間あれば、1回の通院で3本~4本の歯を治療することが可能となり、全体としての治療期間を短縮することができます。
集中治療をご希望の患者さまには、まずカウンセリングでご希望を伺うとともに、検査・診察で口腔内の状態を確認した上で、治療スケジュールの目安をご提示します。治療内容や患者さまの口腔内の状況にもよりますが、治療時間が1時間あれば、1回の通院で3本~4本の歯を治療することが可能となり、全体としての治療期間を短縮することができます。
<集中治療によるメリット>
・何度も治療予約のために日時を調整しなくて済みます
・トータルで治療完了までの期間が(集中治療でない場合に比べ)短縮できます
・大きな成果を実感しやすく、治療に対しての満足感が得られやすいです
・完全予約であるため、お待たせすることがありません
<集中治療によるデメリット>
・長い治療時間の確保が必要になります
・基本的にキャンセルのないようお願いしています
 集中治療では1回の治療時間が通常よりも長くなりますので、患者さまの年齢や持病、その時々の体調への配慮も不可欠となります。当院では、治療時間・回数についても患者さまとしっかりコンタクトを取らせていただき、時間的にも身体的にも無理な負担がかからないように努めています。
集中治療では1回の治療時間が通常よりも長くなりますので、患者さまの年齢や持病、その時々の体調への配慮も不可欠となります。当院では、治療時間・回数についても患者さまとしっかりコンタクトを取らせていただき、時間的にも身体的にも無理な負担がかからないように努めています。
無理のない治療ペースを考慮した上で、患者さまのご都合に合わせられるよう柔軟な対応でご予約を決定しますので、お気軽にご相談ください。
尚、集中治療のプランをお受けできるのは、平日の午後~17時と、土曜日の午後~17時とさせていただきます。
※上記以外でもご予約調整は可能な限りいたしますので、まずはご連絡をお願いします。※完全予約制であり、集中治療の予約キャンセルは他の患者さまへの影響が大きくなりますので、ご自身のスケジュールを充分に管理・調整された上でご予約いただけますよう、ご協力をお願いいたします。
2016年7月19日
当院が目指しているインプラント治療とは、ただそこにインプラントを埋入させるだけではありません。
「どうしてそこが歯を失うことになってしまったのか」
その原因追究をした上で、再び同じ治療をすることのないように再発を防ぐことを視野に入れた治療、つまり『包括的治療』を第一に掲げております。
歯を失った原因を究明して再発を抑える包括的治療
包括的治療とは、患者さまのお口を一つ単位と考えて、インプラント治療、補綴、咬合治療、歯周病治療、矯正、歯内療法など、全ての知識・技術を駆使して行う総合治療のことです。
インプラント治療における重要な留意点は、無計画にインプラントを埋入した場合、もともとそこにある歯牙をダメにした原因が、せっかく入れたインプラントにも必ずトラブルを再発させてしまうことにあります。
当院では、歯を失った原因が歯周病やむし歯などの細菌なのか、あるいは、咬み合わせによる力学的な問題なのかなど、あらゆる視点からお調べします。そして、歯周病、補綴、咬合、矯正、歯内療法学など全てを考慮した上で、患者さまのお口の状況に最も適したインプラント治療を、科学的根拠に裏付けられた技術で行っております。
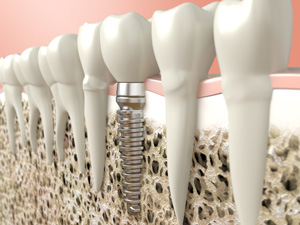 インプラント治療は人工歯根療法ともいわれ、歯が抜けたところにチタン製の人工歯根を埋入し、その上に人工歯をかぶせる治療方法です。手術によって埋め込まれたインプラントは骨にしっかりと固定され、健康な歯のように咬むことができます。
インプラント治療は人工歯根療法ともいわれ、歯が抜けたところにチタン製の人工歯根を埋入し、その上に人工歯をかぶせる治療方法です。手術によって埋め込まれたインプラントは骨にしっかりと固定され、健康な歯のように咬むことができます。
また、インプラント治療の最大の特徴は、周囲の歯をまきこまないことにあります。
歯が抜けてしまった場合の治療には、インプラント治療以外にもブリッジや入れ歯などの方法がありますが、ブリッジの場合には、失われた歯の両隣の健全な歯を削らなけばなりません。削った結果、強度の低下によって破折などのトラブルが生じる可能性があります。
入れ歯の場合は固定式でないため、食事の際にわずかでも入れ歯自体は動揺します。この動揺が入れ歯を支える歯を刺激し続けるために、健康な歯までが抜けやすくなってしまうこともあります。また、入れ歯の面積が広いほど違和感が生じ、発音・発声に不便を感じる場合もあります。
インプラント治療は、ブリッジや入れ歯とは異なり、残っている歯に負担をかけないことにより、結果的にお口全体の機能を長期にわたり安定した状態で維持させられる治療方法だともいえるのです。
理想的な咬合再建を重要視します
「木を見て森を見ず」という諺があるように、局所に目をとらわれてしまうと、その背景にある重要な問題を見逃すケースがあります。歯は、歯周病やむし歯によって失われることも当然ありますが、根本的な原因に咬合(咬み合わせ)が絡んでいることが少なくありません。
特に受け口や開口、上顎前歯の前方突出(出っ歯)などは、上下前歯の接触が少なく、奥歯の負担域が大きくなるために注意が必要です。また、下の奥歯を失った状態のまま長い時間が経過すると、以前は咬み合っていたはずの上の歯が、徐々に下降してしまうといった問題もあります。当院では、これらの問題もしっかりと改善した後に、インプラント埋入の準備に入ります。
STEP1 診査診断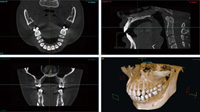
口腔内写真の撮影、歯周組織検査、レントゲン撮影、咬合診査、上下顎模型作成、CT撮影によるインプラント埋入位置の骨の状態の診査診断など、インプラント治療に必要な詳細な検査を行い、診断します。

STEP2 治療計画の立案とご説明
診査診断をもとに、それぞれの患者さまに合った治療計画を立てます。当院ではインフォームドコンセント(説明と同意)を徹底し、医師としての専門的な見解を踏まえた上で患者さまのご希望も鑑みて、治療方針や治療方法、治療期間、治療費用などに関してもしっかりご説明します。

STEP3 口腔内環境の改善
インプラント治療の成功率を高めるため、歯科医師や歯科衛生士による歯石・プラーク(歯垢)除去などを行い、口腔内の衛生状態を整えていきます。

STEP4 インプラント埋入手術(一次手術)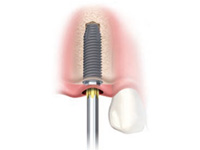
患部にインプラント(チタン製の人工歯根)を埋入します。手術時間はおよそ90分から120分程度です。その後、埋入したインプラントが骨にしっかり固定されるまで3~6ヶ月の治癒期間を設けます。この間は、仮歯などによって生活に支障がないようにケアしていきます。

STEP5 二次手術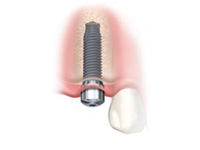
一次手術の際、一旦はインプラント全体を歯肉に埋入させておき、治癒期間経過後の二次手術で、インプラントの一部を歯肉の上に露出させます。

STEP6 上部構造の作成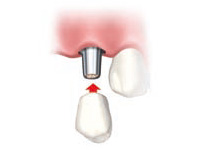
歯肉の上に露出させたインプラントを含めた周囲の型どりをして、インプラントと咬み合わせに合った被せ物(上部構造)を製作し、装着します。

STEP7 メンテナンス
インプラントや他の歯を長期にわたって機能させるために、定期的な検診やクリーニングを行います。
※インプラントのメンテナンスでは、咬み合わせのチェックや口腔内写真のチェックなども行います。咬み合わせのチェックでは、咬合紙を咬んでもらって、不整合な隙間ができていたり、部分的に負荷がかかる箇所が生じていないかを確認します。
また、以前に撮影した口腔内写真をチェックすることによって、口腔内の変化(歯肉が下がり気味になるなど)も確認します。この「変化を見逃さないこと」が、新たなトラブル回避へと繋がるのです。
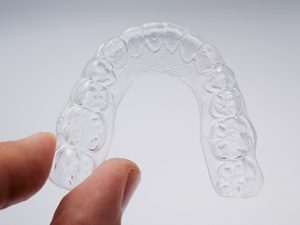 歯を失ってインプラント治療が必要になった要因に咬み合わせが関わっている場合、せっかく入れたインプラントを再び失うことにならないよう、当院では、スプリントというマウスピースによる術後管理を行っています。
歯を失ってインプラント治療が必要になった要因に咬み合わせが関わっている場合、せっかく入れたインプラントを再び失うことにならないよう、当院では、スプリントというマウスピースによる術後管理を行っています。
咬み合わせがズレていると特定の歯に余計な負荷がかかり、その負荷の積み重ねが、歯をダメにする一因となっているケースが少なくありません。そのような場合、術後のスプリントで理想的な咬み合わせに整えていくことは、トラブルの再発を防ぎ、インプラントを長持ちさせることに大いに役立つのです。
当院でインプラント治療を受けていただいた患者さまは、ご説明のあと、ほぼ100%の方がスプリントを使用し、インプラントを長持ちさせることに成功しています。
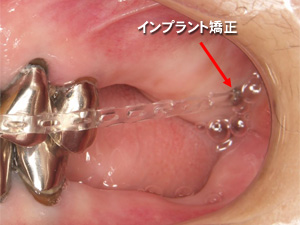 インプラント治療を行うには、まず患部の周囲組織の状態を調べるなど、インプラント治療が行える状態かどうかを確認することが必須です。その際、むし歯や歯周病など、前もって治療しておくことが必要なことと同等かそれ以上に重要なのが、インプラントを入れる「スペース」があるかどうか、ということです。
インプラント治療を行うには、まず患部の周囲組織の状態を調べるなど、インプラント治療が行える状態かどうかを確認することが必須です。その際、むし歯や歯周病など、前もって治療しておくことが必要なことと同等かそれ以上に重要なのが、インプラントを入れる「スペース」があるかどうか、ということです。
たとえば、下の歯を失ってから長い時間が経過していると、上の歯がだんだんと下降してきて、上の歯と下の歯ぐきの間の空間が狭くなり、失っていた下の歯をインプラント治療で再建しようとしても、その歯を入れるスペースがないという状態がよく見受けられます。
また、失った歯の両隣の歯が、その空きスペースに倒れこむように移動してしまうことによって、そのままでは失った歯の再建ができないというケースもあります。そのような場合には、インプラント治療を行う前に、落ちてきてしまった歯や、傾いてしまった歯を矯正(牽引)して、インプラントを入れるスペースを確保します。
インプラント治療を行うには、歯槽骨の厚さが重要です。他院で「顎の骨が薄いので、インプラント治療をすることができません」と診断されてしまった方もいらっしゃるのではないでしょうか。
歯周病やむし歯の悪化によって歯を抜いてしまうと、顎の骨への刺激が少なくなることによって、顎の骨がだんだんと薄くなってしまう傾向にあります。上顎の場合、上顎洞という空間が広がり、骨の厚みが減少する傾向にあります。そういった経緯で薄くなってしまった顎の骨を補い、インプラント治療を受けられる状況へ導く治療法が「サイナスリフト」です。
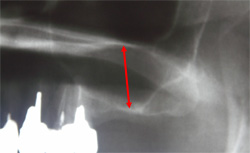

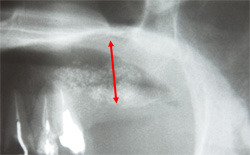
当院では「サイナスリフト」などを用いた、顎の骨が薄い方へのインプラント治療に実績がありますので、他の医院で断られた方でも、是非ご相談ください。
「サイナスリフト」とは
サイナスリフト (Sinus-lift procedure) とは、サイナス(上顎洞)と呼ばれるスペースに、人工骨などを移植することで骨を増やす治療法です。上顎の奥歯の部分に対して行うのが一般的で、患者さまの上顎の状態に合わせて、人口骨によってインプラントを植立できる厚さをつくります。
当院では術前、術中にCTを撮影することで、安全・確実な治療を実現するとともに、また最も理想的な位置にインプラントを埋入することをも可能にしています。またCTの撮影を外部機関に依頼する必要が無いことが、患者さまの通院回数の軽減にも繋がっています。
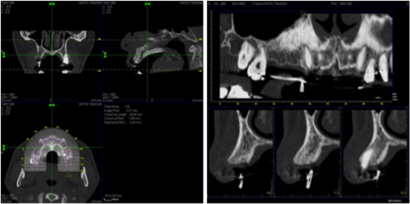
最新鋭歯科用CTを完備
従来のレントゲンは平面でしか得られなかった情報が、立体的で奥行のあるものになり、患者さまの口腔内の環境をより具体的にイメージすることができるため、治療の精度が格段にあがりました。
<CTによる歯科治療の優位点>
1.インプラント術前診断および術中の診断
術前に顎骨の形態、神経、血管の位置関係を3次元的に把握できるため、インプラントの埋入位置を術前にシミュレーションすることにより、確実で安全な手術が可能となります。
2.親知らず抜歯時の歯牙状態、神経までの距離の診断
歯根形状、下顎管(神経、血管が入っている太い管)までの距離が正確に診断でき、より安全な処置が可能です。
3.歯内療法(根管治療)
歯牙内部(神経組織)の治療において、歯根の形状及び歯根の数などが正確に把握できることから、見落としのない感染源の除去が可能となります。
<RF社製 NAOMI CT >
頭部の周りを360°回転させて撮影できるフルスキャンCTです。高画質(最少スライス幅0.068mm)の撮影と、アーチファクト(X線吸収率の高い金属などの物質を撮影した際にあらわれるノイズ)の軽減が可能です。
撮影エリアは最大で160mm×83mm。これにより、左右の親知らずの根尖と下顎管との位置関係を同時に診断できます。また、座位で撮影できることから、モーションアーチファクト(患者さまの動きによるブレ)が最小限に抑えられます。
 現在、インターネットをはじめとする様々な媒体によって、インプラント治療に関する情報があふれています。その中には、「年間、数千症例を治療・・・」といった、まるで数を競っているかのような情報や、格安で受けられる手術の情報、また外科手術として括るにはあまりに手軽に治療できるかのように思える情報も含まれています。
現在、インターネットをはじめとする様々な媒体によって、インプラント治療に関する情報があふれています。その中には、「年間、数千症例を治療・・・」といった、まるで数を競っているかのような情報や、格安で受けられる手術の情報、また外科手術として括るにはあまりに手軽に治療できるかのように思える情報も含まれています。
正確な診断・治療によって施されたインプラント治療は、患者さまのお口の中で、ご自身の歯と変わらない機能を果たすことは確実です。しかしインプラント治療は、決して簡単な治療ではありません。だからこそ、安心・安全・確実な治療を受けるためには、多くの情報を取捨選択し、その正否やメリット・デメリットといったことを見極める必要があります。
まずは、もともとの歯を失った原因や咬み合わせ、残っている歯牙や歯周組織の状態、歯を失っている部位の骨の状態、埋入後のメンテナンスのし易さなど、術前に調べておくべきことがたくさんあります。これらを正確に調査せず、安易に見た目や治療期間の早さ、費用を抑えることなどだけにとらわれてしまうと、思わぬトラブルが発生する可能性があります。
確かに、早く安く治療できるに越したことはありません。しかし、調べるべきことをしっかり調べ、待つべき期間はしっかりと待ち、生体に適した質の高い材料や技術を選択して初めて、歯として最も重要な永続性が得られる、つまり、お口の中でインプラントを長期間機能させられるということを忘れてはならないと思います。
インプラント治療は、歯を失って困っている患者さまにとっては救世主のような存在です。しかし、直ちに命にかかわるような救急医療ではないのですから、急ぐ必要はありません。しっかりとした診査診断を受け、じっくりと時間をかけて検討されることを、是非お勧めいたします。